A nova era da dislipidemia
O que os norte-americanos têm a nos trazer de novidades no mundo dos lípides?
Você verá nesta edição: 🩸 Os americanos finalmente chegaram à nova era da dislipidemia. A nova diretriz ACC/AHA 2026 traz PREVENT score, retorno das metas de LDL, Lp(a) para todos e novas terapias no radar da prevenção cardiovascular. 🪨 Quando o cálcio vira o “The Rock” da angioplastia. Registro ROLLING STONE compara litotripsia intracoronária e aterectomia no tratamento de lesões coronárias calcificadas. 🩻 Uma mamografia falando sobre o coração? Calcificações arteriais da mama podem prever risco cardiovascular e melhorar a predição de eventos quando combinadas aos escores tradicionais. 🖥️ Eco de home office. Um robô controlado a mais de 1000 km de distância realiza ecocardiogramas em regiões rurais da Austrália.
Os norte-americanos finalmente chegaram à nova era da dislipidemia
por Maria Júlia Souto
Veio aí!
Com um certo atraso em relação às sociedades europeia e brasileira (que já haviam atualizado suas recomendações no ano passado e incorporado conceitos como o PREVENT Score e a dosagem sistemática da Lp(a)), os norte-americanos finalmente entraram na dança e publicaram a nova diretriz ACC/AHA de dislipidemias de 2026 (selo Rubinho Barrichello de qualidade rs).
Talvez por isso mesmo boa parte das “novidades” já não soe tão disruptiva para quem acompanha a cardiologia preventiva.
Muitas dessas ideias já estavam presentes nas diretrizes europeias e brasileiras, tema que inclusive já virou uma bela DozePrime por aqui.
Os norte-americanos podem até estar atrasados… mas a DozeNews NUNCA! rs. Então vamos ao que realmente importa na nova diretriz.
1. Mudança nas Equações de Avaliação de Risco
A principal mudança na avaliação de risco é a substituição das antigas “Pooled Cohort Equations” (PCE) pelas novas equações PREVENT-ASCVD da American Heart Association. Estas novas equações:
São baseadas em dados de mais de 3 milhões de adultos contemporâneos dos EUA.
Esse novo modelo permite estimar risco em 10 e também em 30 anos, com categorias de risco redefinidas: baixo (<3%), limítrofe (3–5%), intermediário (5–10%) e alto (≥10%).
‼️ Vale destacar aqui uma discordância em comparação às diretrizes brasileiras de dislipidemia e HAS, que usam o corte de 20% no PREVENT para considerar alto risco.
O modelo propõe uma abordagem em três passos: calcular o risco, personalizar a avaliação com fatores adicionais e, se necessário, reclassificar com exames como o escore de cálcio coronário.
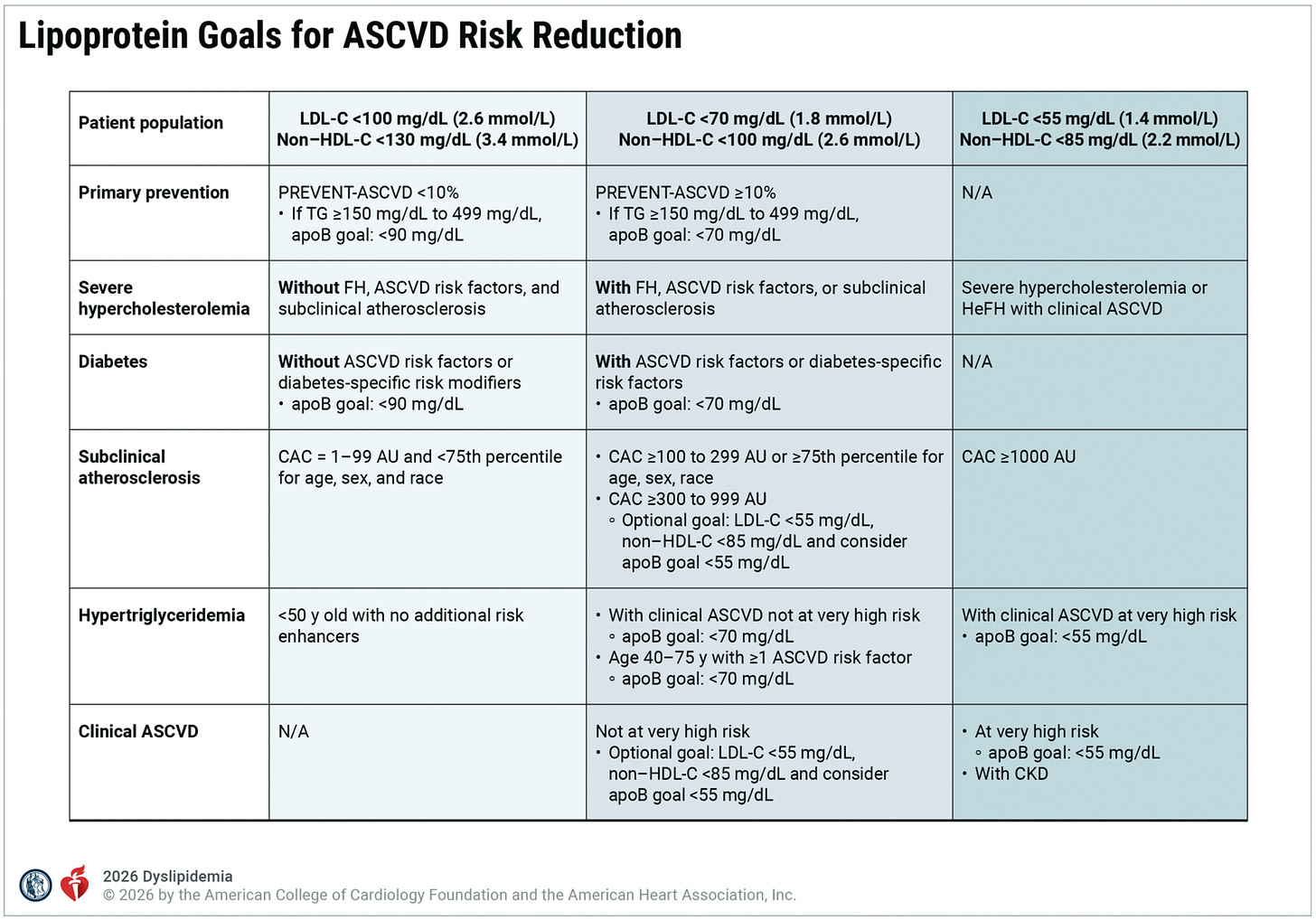
2. Retorno das Metas de Tratamento
As diretrizes de 2026 reintroduzem metas específicas de LDL-C e não-HDL-C para guiar a terapia redutora de lipídios. Exemplos de metas incluem:
Prevenção Secundária (Muito Alto Risco): LDL-C <55 mg/dL e não-HDL-C <85 mg/dL.
Diabetes (com múltiplos fatores de risco): LDL-C <70 mg/dL e não-HDL-C <100 mg/dL.
Prevenção Primária (Risco Intermediário): LDL-C <100 mg/dL e não-HDL-C <130 mg/dL.
3. Novas Recomendações de Medição (Lp(a) e ApoB)
Lipoproteína(a) (Lp(a)): recomenda-se agora que a Lp(a) seja medida pelo menos uma vez na vida em todos os adultos para aprimorar a avaliação do risco de doença cardiovascular aterosclerótica.
Apolipoproteína B (ApoB): recomendada especialmente em pacientes de alto risco ou com triglicerídeos elevados (comumente diabéticos ou com síndrome cardiorrenal-metabólica), pois pode identificar risco residual mesmo quando o LDL aparentemente está controlado.
4. Melhoria na Estimativa do LDL-C
Para o perfil lipídico padrão, o uso das equações de Martin/Hopkins ou Sampson/NIH é agora preferido em relação à fórmula tradicional de Friedewald para estimar o LDL-C, especialmente em níveis baixos de LDL-C ou triglicerídeos elevados.
5. Incorporação de Novas Terapias
As diretrizes integram novos agentes farmacológicos que demonstraram eficácia em grandes ensaios clínicos desde 2018:
Inclisiran: Um inibidor de PCSK9 baseado em RNA de interferência.
Ácido Bempedoico: Um inibidor da ATP citrato liase.
Evinacumab: Para pacientes com hipercolesterolemia familiar homozigótica (HoFH).
Olezarsen: Um inibidor da ApoC-III para a síndrome da quilomicronemia familiar.
6. Papel Expandido do Escore de Cálcio Coronário (CAC)
O uso do escore de cálcio foi refinado para melhor estratificar o risco e guiar a intensidade do tratamento:
CAC = 0: Pode justificar o adiamento da terapia em muitos pacientes de risco intermediário, exceto na presença de condições de alto risco como diabetes ou histórico familiar forte.
CAC elevado (ex: ≥1000 AU): Indica um risco muito alto, comparável à prevenção secundária, exigindo metas de LDL-C mais agressivas (<55 mg/dL).
7. Suplementos Alimentares
Há agora uma recomendação forte (Classe 3: Sem Benefício) de que suplementos alimentares (como óleo de peixe não prescrito, alho, cúrcuma ou arroz vermelho) não são recomendados para baixar o LDL-C ou triglicerídeos, devido à inconsistência de dados e falta de benefício comprovado na redução de risco de ASCVD.
No fim das contas, a mensagem central da nova diretriz é relativamente simples: identificar risco mais cedo, tratar mais cedo e reduzir a exposição cumulativa às lipoproteínas aterogênicas ao longo da vida.
Tinha uma pedra no meio do caminho
por Marcos Meniconi
Imagine que você está em um corredor estreito e precisa chegar ao final dele. A missão parece simples: apenas atravessar.
O problema é que Dwayne “The Rock” Johnson está parado no meio do caminho e não vai deixar você passar.
Essa metáfora descreve bem o desafio das lesões coronárias calcificadas na sala de hemodinâmica. À primeira vista parecem manejáveis, mas frequentemente fazem até operadores experientes “caírem do cavalo”.
A presença de calcificação severa está associada a menor sucesso da angioplastia, má expansão do stent, maior risco de complicações, piores desfechos clínicos e maior taxa de reestenose.
Para superar esse “The Rock” coronário, entramos em cena com as terapias de modificação de cálcio, principalmente a litotripsia intracoronária (IVL) e as técnicas de aterectomia (rotacional ou orbital). Embora ambas sejam amplamente utilizadas na prática clínica, a comparação direta entre essas estratégias ainda é limitada.
Foi exatamente nesse contexto que surgiu o registro ROLLING STONE, um estudo prospectivo, multicêntrico e iniciado por investigadores italianos que buscou avaliar a eficácia e segurança das diferentes tecnologias de redução de cálcio em um cenário de vida real.
O estudo incluiu 1.005 pacientes consecutivos tratados em 23 centros de alto volume de intervenção coronária na Itália, todos com doença coronária calcificada em que a modificação do cálcio era considerada necessária antes do implante do stent.
Entre os participantes, 544 foram tratados com litotripsia intracoronária (IVL) e 380 com dispositivos de aterectomia (rotacional ou orbital).
Uma pequena coorte de 81 pacientes que receberam estratégia híbrida, utilizando IVL e aterectomia na mesma lesão durante o procedimento, foi excluída da análise comparativa principal.
Sim, é possível combinar as duas técnicas. E, em alguns casos, isso pode até melhorar o resultado. O único detalhe é que, como sempre na hemodinâmica moderna… isso custa caro.
O desfecho primário de eficácia foi definido como sucesso do procedimento, caracterizado por estenose residual menor que 30% associada à ausência de eventos cardíacos adversos maiores intra-procedimento.
👉🏼 O resultado foi praticamente idêntico entre as estratégias: 85,4% no grupo IVL versus 86,3% no grupo aterectomia, mostrando que ambas são ferramentas eficazes para preparar lesões calcificadas antes do implante do stent.
Quando olhamos para segurança precoce, surge uma diferença interessante. A taxa de MACE em 30 dias foi menor no grupo IVL, cerca de 5,7% contra 8,6% no grupo aterectomia, diferença impulsionada principalmente por menor mortalidade cardiovascular. Esses achados sugerem que a litotripsia pode ter um perfil de segurança inicial um pouco mais favorável.
Para tentar reduzir o viés inerente a um registro observacional, os autores realizaram análises ajustadas por propensity score matching e ponderação por probabilidade inversa. Após esse ajuste estatístico, a taxa de MACE em 12 meses permaneceu significativamente menor no grupo IVL, com 6,8% versus 14,3% na aterectomia, sugerindo um possível benefício de segurança a médio prazo.
No fim das contas, o ROLLING STONE representa o maior registro prospectivo avaliando diferentes estratégias de modificação de cálcio coronário até o momento.
O estudo mostra que tanto a litotripsia intracoronária quanto a aterectomia são técnicas viáveis, seguras e eficazes em pacientes com calcificação coronária severa, com taxas de sucesso procedural semelhantes em uma população complexa de vida real.
Por outro lado, a aparente vantagem de segurança da litotripsia deve ser interpretada com cautela. Estamos falando de um registro observacional, sujeito a diferenças de seleção de pacientes e estratégia terapêutica. Na ausência de ensaios clínicos randomizados “cabeça a cabeça”, esses resultados devem ser encarados principalmente como geradores de hipótese.
🗿 Enquanto esses trials não chegam, a mensagem prática é clara: quando o The Rock do cálcio coronário aparece no meio do caminho, precisamos escolher bem nossas armas. Seja com litotripsia ou aterectomia, o objetivo final continua sendo o mesmo, abrir espaço para um stent bem expandido e um resultado duradouro para o paciente.
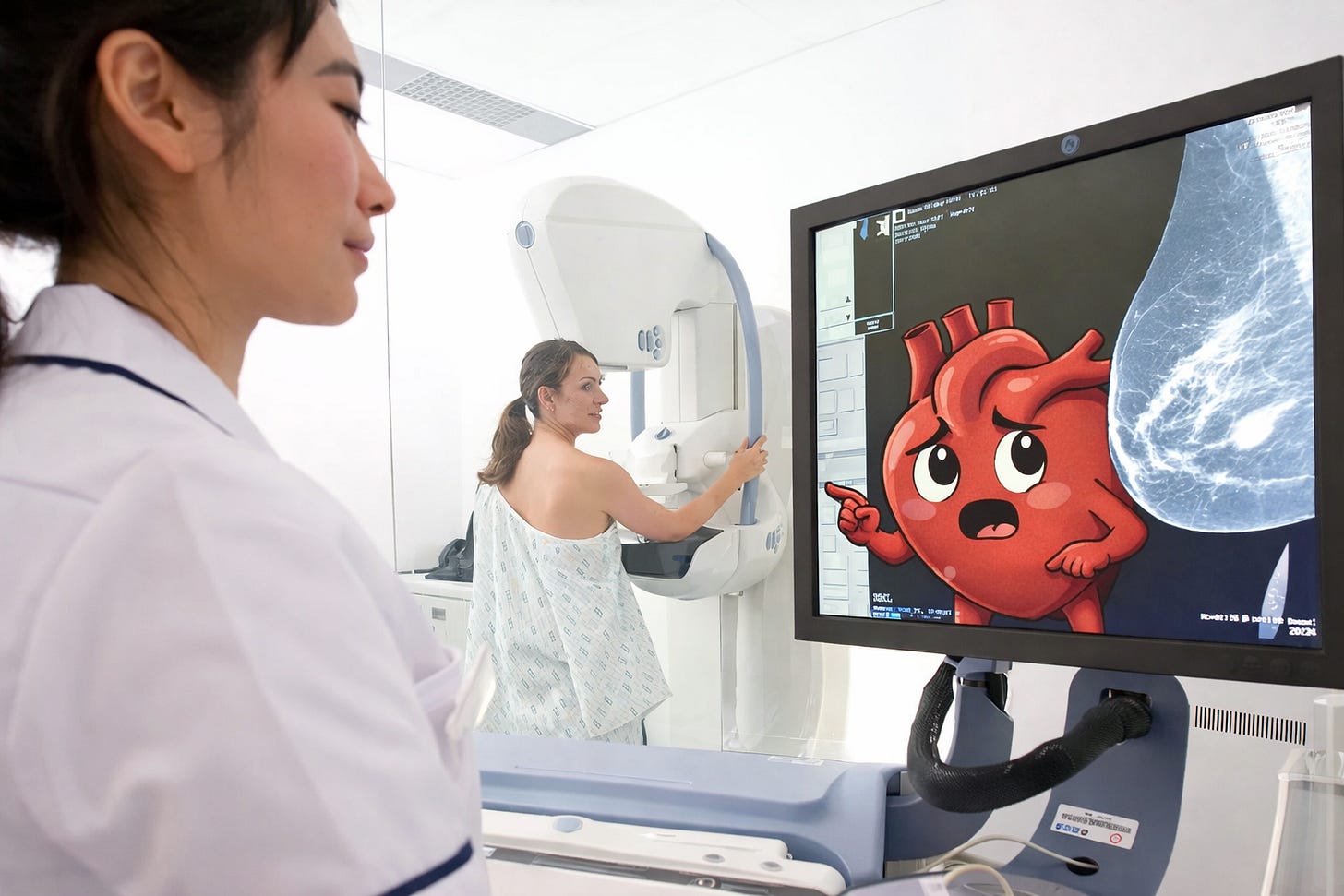
Uma mamografia falando sobre o coração?
por Diandro Mota
Durante décadas, a mamografia teve um objetivo claro: detectar câncer de mama precocemente.
Meio óbvio? Sim! Mas talvez esse exame esteja escondendo uma segunda informação extremamente valiosa.
Um estudo publicado no European Heart Journal mostrou que calcificações nas artérias da mama (breast arterial calcifications – BAC) identificadas em mamografias de rotina podem prever eventos cardiovasculares e mortalidade.
Ou seja, o exame que usamos para rastrear câncer pode também revelar risco cardiovascular silencioso.
Os pesquisadores analisaram 123.762 mulheres que realizaram mamografia de rastreamento em dois grandes sistemas de saúde (Emory e Mayo Clinic), com seguimento mediano de 7 anos. 
Utilizando um modelo de inteligência artificial baseado em deep learning, foi possível:
detectar automaticamente calcificações arteriais na mama;
quantificar a área total de calcificação em mm².
Uma espécie de “Agatston score da mamografia”.
As calcificações foram classificadas em quatro níveis:
Zero
Leve
Moderada
Grave
E apareceu um padrão clássico da epidemiologia cardiovascular: relação dose–resposta. Comparado a mulheres sem BAC:
BAC leve → HR ≈ 1,3;
BAC moderada → HR ≈ 1,7;
BAC grave → HR até 3,29 para eventos cardiovasculares maiores (MACE).
👉🏼 Mais interessante ainda: cada aumento de 1 mm² na área de calcificação elevou o risco cardiovascular em cerca de 2–3%.
Quando a informação da BAC foi adicionada ao PREVENT score, houve melhora significativa na capacidade de prever eventos cardiovasculares.
Ou seja, a mamografia pode adicionar informação prognóstica real aos modelos tradicionais de risco.
Um ponto especialmente relevante: a presença de BAC também identificou mulheres com menos de 50 anos com risco cardiovascular elevado (um grupo que frequentemente passa despercebido pelos escores tradicionais, muito dependentes da idade).
Não estamos falando de um novo exame. Estamos falando de usar melhor um exame que já fazemos.
A inteligência artificial talvez esteja prestes a transformar a mamografia em algo além de um exame para câncer. Ela pode se tornar também uma janela para o risco cardiovascular feminino. E talvez esse seja o verdadeiro potencial da IA na medicina: não apenas criar novos exames… mas extrair novas camadas de informação daqueles que já fazemos todos os dias.
ECO de home office
Caiu na Mídia
Imagine a cena: o paciente está em uma pequena cidade do interior da Austrália. O ultrassonografista, porém, está a mais de 1000 km dali.
Mesmo assim, o exame acontece, em tempo real.
Foi exatamente essa a proposta divulgada recentemente em um projeto realizado em Queensland, região rural da Austrália. A iniciativa utiliza um robô capaz de adquirir imagens ecocardiográficas, controlado remotamente por um especialista localizado em um centro de referência.
Na prática, funciona assim:
o paciente permanece em uma unidade local de saúde;
um robô posicionado sobre o tórax realiza os movimentos do transdutor;
o ultrassonografista controla o equipamento à distância, ajustando posição e aquisição das imagens em tempo real por meio de um controle remoto de video game.
A proposta tem dois objetivos principais:
1️⃣ Ampliar o acesso ao ecocardiograma:
Em regiões rurais ou remotas, muitos pacientes precisam percorrer centenas de quilômetros para realizar exames de imagem. A tele-ecocardiografia robótica pode reduzir esse gargalo e levar o especialista até onde o paciente está.
2️⃣ Reduzir lesões ocupacionais:
Quem trabalha com eco sabe: lesões musculoesqueléticas são extremamente comuns, devido às posições prolongadas e repetitivas durante a aquisição das imagens. A tecnologia também pode ajudar a minimizar esse problema.
O projeto ainda está em fase de implementação, mas levanta uma discussão interessante sobre o futuro da cardiologia: até que ponto a robótica e a telemedicina podem transformar a forma como fazemos imagem cardiovascular?
🎥 Veja o vídeo do projeto divulgado no Instagram:
Fique por dentro
🩸 Nem todos os DOACs sangram igual. No COBRRA Trial, com pacientes com TEV agudo, a apixabana reduziu significativamente o risco de sangramento clinicamente relevante em comparação à rivaroxabana durante 3 meses de tratamento, sem diferença na mortalidade.
💪🏼 Hipertrofia ventricular sarcomérica ou não sarcomérica? A classificação de pacientes com miocardiopatia hipertrófica pode identificar diferentes evoluções clínicas e orientar a terapêutica.
🧮 Predição de risco dos pacientes com IC FEP. Modelo calcula risco de hospitalização e morte: LIFE-preserved model!
⚡️ Estimulação do ramo esquerdo pode superar a terapia de ressincronização tradicional. Em ensaio clínico randomizado multicêntrico com pacientes com IC, FE ≤35% e BRE, a estimulação do ramo esquerdo (LBBP) reduziu significativamente morte ou hospitalização por IC em comparação à ressincronização biventricular.
🥴 Ué, mas quem está certo? No ensaio brasileiro PhysioSync-HF, a estimulação do sistema de condução foi inferior à ressincronização biventricular para o desfecho combinado de morte, hospitalização ou piora da IC em 12 meses em pacientes com IC, FE ≤35% e BRE.
🔮 Quais pacientes com aterosclerose estabelecida desenvolverão IC? Interessante, não?! Estudo SMART2-HF apresenta um modelo para predição de incidência de IC em arteriopatas.
😇 Ruptura de placa benigna? Estudo demonstra a evolução de placas com ruptura não culpadas por síndrome coronária aguda. Pasmem: mais de 50% apresentaram estabilização e transição para uma morfologia estável.
🍫 A obesidade entrou de vez na agenda cardiovascular — e os estudos precisam acompanhar essa mudança. Comentário recente discute como os trials de desfechos cardiovasculares para novas terapias antiobesidade, especialmente agonistas de GLP-1 e drogas multi-hormonais, devem evoluir.
🫁 A forma mais comum de hipertensão pulmonar ainda não tem tratamento específico. Revisão do JACC mostra que a HP associada à doença cardíaca esquerda é frequente, de diagnóstico desafiador e ligada a pior prognóstico. O artigo revisa fisiopatologia, limitações terapêuticas atuais e destaca novas estratégias farmacológicas e intervencionistas em investigação.
🧈 Mais gordura ao redor do coração, mais progressão da aterosclerose. Análise do registro PARADIGM mostrou que maior volume de gordura epicárdica se associa independentemente à presença de doença coronária e a maior progressão de placa na angiotomografia.
👀 Imagem intravascular pode aproximar a angioplastia da cirurgia em diabéticos. Em pacientes com doença de tronco ou triarterial, a PCI guiada apenas por angiografia teve piores desfechos que o CABG, mas a PCI guiada por imagem intravascular mostrou risco semelhante de morte, infarto ou AVC em 3 anos.
🎯 Ablação pode ser melhor que antiarrítmico na fibrilação atrial da amiloidose. Em análise multinacional, pacientes com amiloidose cardíaca submetidos à ablação de FA tiveram menor mortalidade e menos hospitalizações em 3 anos quando comparados ao tratamento com drogas antiarrítmicas.