Congresso da AHA 2025
E ainda: tratamento mais intensivo do LDL no pós-IAM? E os mistérios da valva aórtica bivalvular.
O futuro começou em Nova Orleans
Congresso AHA 2025
Sob o som do jazz e o cheiro de beignets, Nova Orleans trouxe o encerramento dos eventos científicos de 2025 com o Congresso da American Heart Association 2025.
Seguindo a tendência dos últimos congressos, o destaque foi o avanço da inteligência artificial e da biotecnologia.
Começamos pelo pequeno, porém imponente, WATCH-SHD Trial que mostrou que o Apple Watch, combinado a modelos de IA, já é capaz de identificar doenças estruturais do coração com precisão impressionante (claro, ainda faltando um n muito maior para estudo, validação externa e seguimento, mas a alta acurácia impressionou (AUROC: 0,88)).
E porque não olharmos para o futuro na direção de novas terapias? A técnica CRISPR (um sistema de edição genética guiado pelo RNA) chegou ao tratamento da dislipidemia, dessa vez como CTX310, uma terapia gênica “one shot” que edita o gene ANGPTL3 e reduz drasticamente LDL e triglicerídeos com uma única infusão.
Não parou por aí: o CORE-TIMI 72A/B trouxe o olezarsen, um antisense dirigido ao ApoC-III, capaz de reduzir em até 70% os níveis de triglicerídeos e diminuir o risco de pancreatite aguda.
Mas também houve espaço para a consolidação do presente, e o VESALIUS-CV foi o exemplo mais eloquente disso. Ao avaliar o evolocumabe em pacientes sem eventos prévios, mas de alto risco cardiovascular, o estudo mostrou uma redução de 25% em eventos maiores, reforçando que o bloqueio de PCSK9 está pronto para sair do nicho e assumir seu papel como ferramenta de prevenção primária avançada.
Nas valvopatias, o tema foi o timing. O RECOVERY (Final Outcomes) consolidou o benefício da cirurgia precoce na estenose aórtica muito grave assintomática, com redução sustentada da mortalidade cardiovascular e mortalidade operatória praticamente nula em centros experientes. Já o FAVOR IV-QVAS abriu nova fronteira ao utilizar fisiologia coronária para guiar revascularizações em pacientes valvares, reduzindo enxertos desnecessários e apontando para uma integração mais refinada entre cardiologia intervencionista e cirúrgica.
Por fim, a fibrilação atrial dominou o palco com quatro grandes estudos que reafirmaram o mantra da medicina moderna: individualizar é o novo padronizar.
O OCEAN (NEJM) mostrou que suspender anticoagulação após ablação bem-sucedida pode ser seguro (rivaroxabana não superou o AAS, mas aumentou o risco de sangramento).
O ADAPT AF-DES confirmou que NOAC isolado é tão eficaz quanto a terapia combinada com clopidogrel, com menos complicações.
O OPTIMA-AF foi ainda mais prático: um mês de dupla terapia funcionou tão bem quanto doze.
Já o CLOSURE-AF trouxe uma dose de realidade, mostrando que o fechamento do apêndice atrial esquerdo não superou a terapia médica otimizada em pacientes de alto risco.
O domingo, em Nova Orleans trouxe 3 estudos curiosos, que mostraram que a ciência também avança nos detalhes do dia a dia.
O DECAF trouxe uma boa notícia para os amantes de café: entre pacientes com FA submetidos à cardioversão, manter o consumo moderado de cafeína foi associado a menor recorrência de arritmias em comparação à abstinência total, sem aumento de eventos adversos (um lembrete de que o vilão pode, na verdade, ser um aliado, desde que em dose certa).
O TARGET-D reacendeu o debate sobre vitamina D, mostrando que otimizar os níveis séricos (40–80 ng/mL) não reduziu eventos cardiovasculares maiores, mas houve um sinal de menor risco de IAM, embora dependente de doses elevadas e ainda sem força para mudar conduta.
Já o META-AF explorou o potencial da metformina além do diabetes: em pacientes com FA e obesidade, o uso adjuvante reduziu significativamente a recorrência de arritmias e a necessidade de novas intervenções, sugerindo um possível efeito metabólico e antiarrítmico direto.
Mas o grande destaque do dia ficou para aquele que colocou uma pá de cal no uso dos beta-bloqueadores pós-IAM: o Beta-Blocker Trialists. Publicado simultaneamente no New England Journal of Medicine, o estudo reuniu dados individuais de mais de 17 mil pacientes dos cinco maiores ensaios contemporâneos (REBOOT, REDUCE-AMI, BETAMI, DANBLOCK e CAPITAL-RCT )todos envolvendo pacientes com fração de ejeção preservada (≥50%) após infarto, sem outras indicações para betabloqueio.
Durante um seguimento mediano de 3,6 anos, não houve qualquer diferença entre usar ou não betabloqueador quanto ao desfecho composto de morte, novo infarto ou insuficiência cardíaca (8,1 % vs 8,3 %; HR 0,97; IC95 % 0,87–1,07; p = 0,54).
Nenhum dos componentes isolados do desfecho mostrou benefício; também não surgiram sinais de diferença em segurança ou entre classes de betabloqueadores.
A mensagem é direta: na era da reperfusão precoce, da dupla antiagregação e das estatinas potentes, o betabloqueador perdeu seu papel de rotina pós-IAM quando a função ventricular está preservada.
Depois de mais de quatro décadas de reinado absoluto, o “velho metoprolol” finalmente desceu do trono.
E você acha que acabou por aí? O último dia ainda nos promete grandes estudos, em especial no universo das coronárias e da IC. Fique de olho no nosso Instagram que traremos todas as novidades 👀.
Mais medicações = menos LDL?
Ensaio clínico randomizado (Circulation)
Será que intensificar ainda mais o tratamento na fase aguda pós-SCA resulta em menores valores de LDL?
No universo da prevenção secundária, a meta de derrubar o LDL tornou-se uma prova de velocidade. As diretrizes já nos orientam: comece forte com estatina de alta intensidade e ezetimiba; pense em outras classes caso não atinja a meta terapêutica.
Mas uma pergunta paira no ar: e se a gente acelerar o jogo logo de cara com uma abordagem ainda mais agressiva?
Foi exatamente isso que o estudo ES-BempeDACS, publicado no Circulation, tentou comprovar. Pesquisadores espanhóis randomizaram 206 pacientes nas primeiras 72 horas pós-SCA para receber terapia tripla (estatina alta dose + ezetimiba + ácido bempedoico) versus a estratégia padrão (estatina alta dose + ezetimiba). A meta era clara: alcançar LDL <55 mg/dL em 8 semanas.
Os resultados trouxeram respostas interessantes:
A proporção de pacientes que atingiu a meta foi 59,4% com terapia tripla vs. 53,1% com dupla, diferença sem significância estatística.
As reduções percentuais de LDL foram praticamente gêmeas (-57,5% vs. -56,9%), sem aumento de eventos adversos.
📝 Em outras palavras, o ácido bempedoico mostrou-se seguro, mas não entregou benefício adicional clínico relevante no curto prazo quando já usamos estatina potente com ezetimiba.
Nada de “mais é menos” no pós-IAM. Por aqui vamos manter o time que está ganhando: a dupla estatina + ezetimiba segue como padrão-ouro inicial após SCA, com escalonamento racional (e, sim, PCSK9 entra forte quando o alvo não vem).
O ácido bempedoico permanece como uma peça interessante no tabuleiro, especialmente para intolerância à estatina, mas ainda não é item indispensável para o pós-IAM imediato.
Valva disfarçada
Coorte (JACC: Advances)
Tem cara de estenose, sopro de estenose, gradiente de estenose, mas… é uma valvopatia diferente!
A velha conhecida válvula aórtica bicúspide (VAB) pode até se disfarçar de uma valva tricúspide estenosada, com gradientes altos e jato acelerado, mas o estudo japonês publicado no JACC Advances mostrou que por trás dessa “mesma roupa”, o prognóstico e a hemodinâmica são bem diferentes.
Pesquisadores do registro CURRENT AS (mais de 3.800 pacientes com estenose aórtica grave) compararam aqueles com valva bicúspide (VAB) versus tricúspide (VAT). O que encontraram surpreende:
mesmo com área valvar semelhante (~0,7 cm²), os pacientes com VAB tinham gradiente médio e velocidade de jato muito maiores (51,6 vs 39,9 mmHg; 4,65 vs 4,09 m/s).
Traduzindo: para o mesmo “buraco”, o sangue passa muito mais rápido na valva bicúspide.
E o mais curioso: essa turbulência toda não significou pior desfecho.
Em cinco anos, a mortalidade foi muito menor nos pacientes com VAB (6,5% contra 45,9% nos com VAT). Diferença que persistiu mesmo após pareamento (HR 0,46; IC95% 0,28–0,77).
Ou seja, a valva bicúspide pode até parecer mais “doente” no eco, mas o coração desses pacientes aguenta melhor o tranco.
Por quê?
A explicação pode estar na geometria do orifício valvar. A famosa equação de Bernoulli presume um orifício circular (algo que a VAB raramente tem). A forma irregular e elíptica gera velocidades mais altas, distorcendo a relação entre área e gradiente.
Além disso, esses pacientes eram mais jovens, menos comórbidos e tinham função ventricular preservada, o que ajuda a explicar o desfecho mais favorável.
Moral da história:
Nem toda estenose se mede do mesmo jeito.
Os critérios clássicos de gravidade da estenose aórtica (área <1,0 cm², Vmax >4 m/s, gradiente >40 mmHg) podem não se aplicar igualmente à valva bicúspide.
No futuro, talvez precisemos de parâmetros próprios para essa morfologia, sob risco de indicar intervenções cedo demais ou interpretar mal a gravidade.
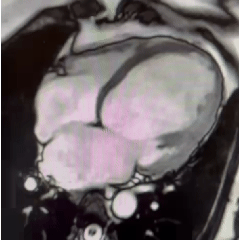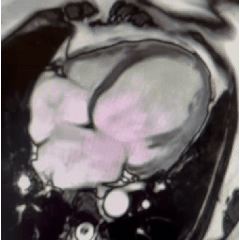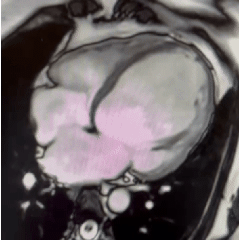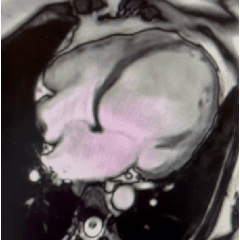
Imagem da semana
Dissincronia intraventricular em paciente com IC FER vista à ressonância magnética cardíaca. Observe como septo desloca-se na sístole antes da parede lateral.
Outro sinal característico é o apical rocking, ou seja o movimento lateral do ápice no fim da sístole.
Fique por dentro
👊🏼 Tratar agora ou esperar? Em pacientes com STEMI e lesões múltiplas, tanto faz. Estudo randomizado comparou angioplastia imediata guiada por iFR versus abordagem tardia guiada por ressonância de estresse. Após 3 anos, os desfechos de morte, reinfarto ou insuficiência cardíaca foram semelhantes. Decisão pode ser individualizada.
📷 Mais imagem, mais intervenção… mas sem benefício clínico. O estudo PULSE avaliou angiotomografia coronária de rotina após stent em tronco de coronária esquerda e não encontrou redução em desfechos clínicos. Houve menos infarto espontâneo, mas às custas de mais revascularizações guiadas por imagem.
💉 Troponina de alta sensibilidade encurta internação e melhora segurança. O estudo HISTORIC demonstrou que, em pacientes com dor torácica, usar troponina para estratificar risco reduziu tempo no hospital, aumentou altas diretas da emergência e foi seguro em 1 ano.
💊 Reposição hormonal em população transgênero confere maior risco de infarto, doença cerebrovascular ou trombose venosa? Estudo retrospectivo mostra o impacto da testosterona e estradiol na saúde cardiovascular.
🫀 Amiloidose cardíaca por transtirretina: reconhecer cedo e tratar melhor. Revisão publicada no JACC traz estratégias práticas para diagnóstico e manejo da amiloidose por transtirretina, destacando o papel de cintilografia para diagnóstico não invasivo e o uso crescente de terapias específicas como tafamidis, acoramidis e vutrisiran, além de betabloqueadores e iSGLT2.
⚠️ Regurgitação dupla, risco em dobro. Estudo com ressonância magnética mostra que pacientes com regurgitação aórtica e mitral combinadas, mesmo moderadas e assintomáticas, têm mais remodelamento cardíaco e maior risco de morte e insuficiência cardíaca do que aqueles com apenas regurgitação aórtica. Merecem vigilância mais próxima e novos estudos.
🤨 Miocardiopatia hipertrófica não obstrutiva: muita limitação, pouca terapia. Revisão destaca o impacto da forma não obstrutiva da miocardiopatia hipertrófica — marcada por arritmias, progressão para IC e alta carga sintomática. Apesar da relevância, ainda não há terapias específicas aprovadas, mas o número de estudos clínicos vem crescendo.
👦🏻 Pressão alta aos 7 anos já prevê morte cardiovascular 50 anos depois. Análise de coorte americana com mais de 37 mil crianças mostrou que hipertensão na infância está associada a maior mortalidade cardiovascular até a sexta década de vida. Em tempos de pressão alta precoce, fica o alerta: prevenção começa na infância.
📚 Olpasiran vai além da Lp(a): reduz também partículas aterogênicas com apoB. O RNA interferente olpasiran mostrou reduzir Lp(a) em mais de 95% e também baixar apoB em até 20%. Nova análise aponta que o efeito inclui tanto as partículas ligadas quanto não ligadas à apolipoproteína(a), reforçando seu potencial antiaterosclerótico.
🌪️ Trombectomia mecânica para tep de risco moderado-alto: STORM-PE trial demonstrou mudança mais rápida dos indicadores clínicos e de exames complementares em pacientes submetidos a trombectomia mecânica em comparação com anticoagulação isolada.