Esteroides anabolizantes e o coração
Porque você precisa estar preparado para enfrentar o problema
Autora: Kaliana Maria Nascimento Dias de Almeida (cardiologista e fellow de cardiologia do esporte pelo Instituto Dante Pazzanese)
Co-autor: Diandro Mota (cardiologista e ecocardiografista pelo Dante Pazzanese)
Essa edição especial vai para os marombeiros de plantão, que estão todos os dias "puxando ferro" e não conseguem alcançar um corpo aesthetic.
Calma, jovem Dozer, vamos juntos que hoje o tema é polêmico. Vamos falar sobre esteroides anabolizantes e o coração: o shape compensa?
Nos últimos meses, esta polêmica ganhou um novo capítulo: uma coorte dinamarquesa publicada em fevereiro no Circulation, avaliou os efeitos cardiovasculares dos esteroides anabolizantes androgênicos (EAA) em 342 academias de musculação, exclusivamente com homens e nos apresentou resultados alarmantes:
Os usuários de EAA tiveram 2x mais risco de arritmias, tromboembolismo venoso, 3x de infarto e insuficiência cardíaca e 9x de desenvolver cardiomiopatia!
Os resultados são assustadores e vale a pena lembrar que este foi o maior estudo observacional até o presente momento sobre o tema, incluindo mais de 1.000 usuários de EAA e mais de 50.000 pessoas na população controle.
Não se pode negar que o uso do "suco" vem aumentando drasticamente nos últimos anos. A busca pelo corpo perfeito e a crescente popularidade do fisiculturismo serviu para alavancar a procura pelos EAA, nas mais diversas combinações → alguns estudos citam que em média 80% dos usuários de EAA não são atletas!
E não se engane: esses pacientes chegarão ao seu consultório, e me arrisco a dizer que diariamente.
É por isso preparamos uma edição especial da DozeNews Prime para que todos possam saber lidar com as principais complicações ligadas aos EAA.
Quem são os esteroides anabolizantes androgênicos (EAA)?
Não! Eles não são apenas testosterona!
Os EAA são uma classe de hormônios naturais ou sintéticos que recebem esse nome devido ao anel esteroide na sua estrutura química. Suas utilidades são diversas, desde tratamento da osteoporose, hipogonadismo e anemia aplástica.
💭 Imagina a seguinte situação:
O paciente chega ao seu consultório e diz: “doutor, estou fazendo uso de trembolona, mas já fiz uso de durateston e deca-durabolin. Eu li que é tudo testosterona, e que é "natural por que eu também produzo". Então não tem problema, né?”
Se você não está familiarizado com os nomes, fica tranquilo(a) que a gente te ajuda.
A testosterona natural tem produção complexa, a partir de compostos derivados do colesterol. No homem, é produzida nos testículos e nas mulheres nos ovários, e com a adição de compostos aromáticos e outras substâncias que não vem ao caso agora, os EAA ficam mais lipofílicos e menos hidrofílicos, aumentando a sua durabilidade no corpo.
Por exemplo: a testosterona endógena tem um tempo de meia-vida de 10 minutos, enquanto as formas esterificadas (propionato, enantato e cipionato) têm meia-vida de 1, 4 e 8 dias, respectivamente. A administração é principalmente intramuscular ou oral, ambas com absorção rápida, mas a biodisponibilidade da formulação oral fica em torno de 7%, enquanto a intramuscular é quase 100%.
Os EAA podem ter seu efeito androgênico variado, e alguns, como a oxandrolona (favorito entre as mulheres) têm satisfatória hipertrofia muscular sendo menos androgênico.
No meio body builder os EAA são misturados e administrados de forma indiscriminada, resultando em compostos como o durateston (propionato, isocaproato, fempropiato e decanoato de testoserona), deca durabolin (decanoato de nandrolona), trembolona (nortestosterona) e por aí vai... a escolha depende da fase de cutting ou "secar para aparecer", na qual prefere-se os EAA mais anabólicos; e Bulking ou "comer para crescer"... aí vão melhor os EAA mais androgênicos, porque o ganho é de massa corporal.
A tabela a seguir apresenta os principais EAA que circulam no mercado e a comparação entre o potencial androgênico e anabólico.
Disclaimer: esses dados tomam como referência fontes informais, bem como em estudo com animais. A ideia aqui é você compreender, que esteroide não é tudo igual!
Há necessidade de tomar esteroide anabolizante?
A clássica justificativa é: uso testosterona “para repor hormônio”.
E a depender do seu ambiente de trabalho, a incidência de casos com níveis insuficientes de testosterona é incrivelmente alta (basta olhar em atletas, pessoas com alta carga de trabalho e sono não reparador, e por aí vai...).
Mas será que estamos vivendo uma pandemia de hipogonadismo?
O diagnóstico pode ser dado com apenas uma avaliação?
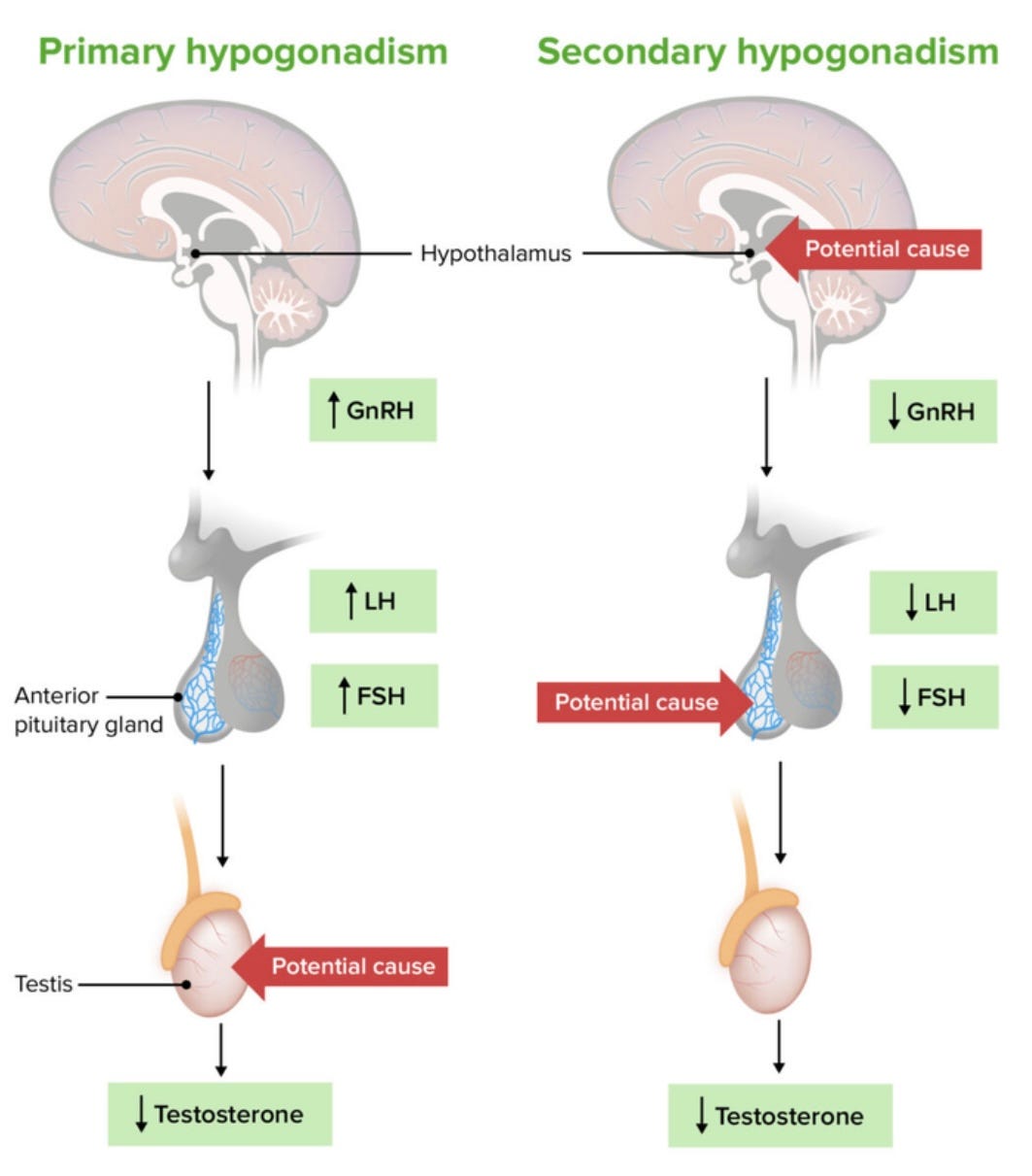
Antes de qualquer coisa, precisamos sedimentar o conhecimento, aprendendo a diferenciar o hipogonadismo primário do secundário:
Hipogonadismo primário: é caracterizado por uma produção reduzida de testosterona e níveis elevados de hormônio folículo-estimulante (FSH) e hormônio luteinizante (LH), com comprometimento da espermatogênese e níveis elevados de gonadotrofinas.
A síndrome de Klinefelter é a manifestação congênita mais comum do hipogonadismo primário, afetando aproximadamente 1 em cada 500 homens (0,2%).
Outras causas menos comum são criptorquidia, certos tipos de quimioterapia, radiação testicular, trauma, torção testicular, orquite infecciosa, infecção por HIV, síndrome de anorquia e distrofia miotônica.
Hipogonadismo secundário: corresponde a aproximadamente 12% dos casos, e também resulta em baixa testosterona e espermatogênese prejudicada, mas com níveis de gonadotrofinas baixos ou inadequadamente normais.
As causas incluem hiperprolactinemia, obesidade grave, síndromes por sobrecarga de ferro, uso de opioides, glicocorticoides ou terapia de privação androgênica com agonistas do GnRH, síndrome de abstinência de esteroides anabolizantes, hipogonadismo hipogonadotrófico idiopático, tumores ou doenças infiltrativas do hipotálamo/hipófise, trauma craniano e cirurgia ou radiação hipofisária.
As formas adquiridas de hipogonadismo hipergonadotrófico incluem o envelhecimento masculino, que acomete cerca de 4,1% dos homens entre 40 e 49 anos e 9,3% dos homens entre 60 e 70 anos.
Mas por que saber isso?
Do ponto de vista terapêutico, a classificação em primário ou secundário é relevante: a espermatogênese pode ser estimulada com gonadotrofinas em casos de hipogonadismo secundário, mas não no primário. Nestes últimos, as opções de fertilidade são limitadas a uso de sêmen de doador, adoção ou técnicas de reprodução assistida (como a injeção intracitoplasmática de espermatozoides, obtidos do ejaculado ou extraídos diretamente dos testículos).
Complexo, não é mesmo?
Mas agora preciso da sua concentração total para entender como diagnosticar e tratar o hipogonadismo.
Você vai descobrir que muita gente anda fazendo o diagnóstico errado dessa condição.
A faixa normal de testosterona total matinal em homens varia, em geral, entre 300 ng/dL e 1000 ng/dL, embora esse intervalo possa diferir conforme o laboratório utilizado.
O diagnóstico de hipogonadismo é habitualmente estabelecido quando os níveis séricos de testosterona total, coletados pela manhã, são inferiores a 300 ng/dL em pelo menos duas dosagens distintas.
Por quê duas dosagens? Até 30% dos homens com com baixos níveis iniciais de testosterona podem apresentar níveis normais numa segunda dosagem.
Além disso, os níveis podem variar diariamente.
A dosagem matinal é preferida por refletir os níveis máximos fisiológicos da testosterona. No entanto, o julgamento clínico deve prevalecer, especialmente em pacientes que apresentam sintomas persistentes de deficiência androgênica, mesmo com níveis dentro da faixa de referência.
Além do horário de coleta, a diretriz europeia de endocrinologia faz algumas recomendações para condições que podem reduzir os níveis de testosterona: trabalho noturno (preferir coleta no horário de vigília do paciente), estresse físico ou emociona, atividade física intensa, ingestão alcoolica, privação de sono, infecções agudas. No caso do jejum, este pode ser útil em alguns casos porque reduz a variabilidade da testosterona.
Níveis de testosterona total abaixo de 405,9 ng/dL estão abaixo do percentil 5 da população masculina. Para homens idosos, o ideal é que os níveis se mantenham entre 500 e 800 ng/dL, enquanto homens jovens devem apresentar níveis entre 600 e 900 ng/dL.
👀 Olho no detalhe:
Níveis baixos de testosterona, isoladamente, não indicam necessidade de tratamento, a menos que estejam associados a sintomas clínicos compatíveis com hipogonadismo.
Os sintomas podem ser divididos em:
✅✅✅ Altamente sugestivos: desenvolvimento sexual incompleto ou atrasado, perda de pelos corporais axilares e pubianos, testículos <6 mL.
✅✅ Sugestivos: redução do desejo sexual (libido) e da atividade sexual, diminuição das ereções espontâneas, disfunção erétil, desconforto mamário, ginecomastia, proporções corporais eunucoides, infertilidade, contagem espermática baixa, perda de estatura, fraturas de baixo impacto, baixa densidade mineral óssea (DMO), ondas de calor, sudorese) .
❓Inespecíficos: Redução de energia, motivação, iniciativa e autoconfiança, sentimentos de tristeza ou melancolia, humor deprimido, transtorno depressivo leve persistente, dificuldade de concentração e falhas de memória, distúrbios do sono, aumento da sonolência, anemia leve inexplicada (normocrômica, normocítica), redução da massa muscular e da força, aumento da gordura corporal, elevação do índice de massa corporal.
Agora, compreendidas as bases do diagnóstico (são necessárias pelo menos duas ocasiões), vamos ao tratamento:
De acordo com a diretriz da sociedade europeia de endocrinologia, publicada em 2018, aqui vão as principais recomendações para reposição de testosterona nos casos de hipogonadismo:
Quando o objetivo do tratamento é a reposição de testosterona, o manejo de homens com hipogonadismo de início pré-puberal é semelhante ao de homens com hipogonadismo de início pós-puberal. No entanto, alguns profissionais e pacientes podem optar por iniciar com doses mais baixas de T, aumentando-as gradualmente ao longo de meses, a fim de evitar pensamentos sexuais desconfortáveis.
Por outro lado, quando o objetivo é induzir ou restaurar a fertilidade, homens com hipogonadismo de início pré-puberal geralmente necessitam da reposição de ambos os hormônios gonadotróficos: FSH e LH (através de gonadotrofina coriônica humana – hCG – ou LH recombinante). Já os homens com hipogonadismo de início pós-puberal tendem a necessitar apenas da reposição de LH.
Dá só uma olhadinha na tabela da atualização do consenso em 2022 (destacamos as formulações mais utilizadas pelos bodybuilders):
Observou a tabela acima? Você tem ideia de quanto os bodybuilders fazem de testosterona por semana?
Essa pergunta não tem uma resposta específica devido às múltiplas combinações e formulações, mas podemos encontrar alto entre 800-1200mg por semana (bem acima do realizado para hipogonadismo). A dosagem suprafisiológica pode 1000 vezes o preconizado mensal para hipogonadismo. O céu é o limite...
É tão ruim mesmo usar anabolizante?
Sim, infelizmente o shape não compensa...
Cerca de 3% dos usuários de esteroides anabolizantes androgênicos (EAA) desenvolvem infarto agudo do miocárdio (IAM) em idade jovem! 🙀
Segundo uma importante revisão publicada em 2023, o mecanismo fisiopatológico do dano miocárdico associado aos EAA é multifatorial, envolvendo lesões vasculares coronarianas por meio de aterosclerose, trombose e vasoespasmo.
A aterosclerose induzida pelos EAA está associada à dislipidemia, caracterizada por aumento do LDL, redução do HDL, elevação da lipoproteína(a) e alterações nos níveis de apolipoproteína A. Esses efeitos são dose-dependentes e dificultam a regressão das placas ateroscleróticas.
Estudos demonstram que usuários de EAA apresentam maior volume de placas coronarianas, com progressão proporcional ao tempo de uso.
Apesar de níveis fisiológicos de testosterona causarem vasodilatação, doses elevadas de EAA promovem vasoconstrição, associada ao aumento de norepinefrina, angiotensina II e tromboxano, todos vasoconstritores.
Os EAA também aumentam o risco de trombose, por influenciarem diretamente a função plaquetária, o equilíbrio coagulação/fibrinólise e o tônus vascular. Eles promovem maior agregação plaquetária, estimulam a produção de fatores pró-coagulantes e aumentam a hematopoiese, elevando a viscosidade sanguínea. Estruturalmente, reduzem a elastina e aumentam o colágeno nas artérias, além de aumentarem a reatividade vascular e inibirem a síntese de óxido nítrico (NO), intensificando o tônus vascular.
Essa combinação pró-trombótica e aterosclerótica pode resultar em lesões miocárdicas irreversíveis, com apresentação clínica precoce de IAM.
E os efeitos não param por aí…
O aumento da espessura miocárdica induzido pelos EAA não se traduz em melhora da contratilidade ou da performance cardíaca.
Isso ocorre porque grande parte do aumento da massa é decorrente de depósito de matriz colágena e fibrose, e não do real crescimento ou multiplicação dos miócitos cardíacos.
Estudos moleculares sobre a hipertrofia induzida por EAA revelaram a ativação de vias intracelulares como ERK1/2 (extracellular signal-regulated kinase) e mTOR (mammalian target of rapamycin), que promovem fibrose miocárdica sem aumento da expressão da cadeia pesada de miosina alfa (α-MHC), essencial para a contratilidade cardíaca.
Essas alterações também envolvem remodelamento de junções comunicantes, do citoesqueleto, de proteínas estruturais e dos mecanismos de regulação do cálcio, resultando em descoordenação contrátil e comprometimento da função de bomba.
Além disso, a hipertrofia cardíaca induzida por EAA afeta as propriedades elétricas do miocárdio, com prolongamento da duração do potencial de ação, o que contribui para contratilidade ineficiente e aumento da arritmogênese.

Vamos ao resumo dos efeitos coletarais dos EAA:
🧠 Neurológico: um estudo observacional com 130 usuários de anabolizantes, por uma média de 10 anos e 1000mg/semana pode estar associado a um maior risco de envelhecimento cerebral acelerado (é muito músculo pra pouco cérebro). Ah, vale lembrar que os usuários de EAA também são mais irritados, impacientes.
🪶 Dermatológico: calvice, hirsutismo, acne.
🏋️♂️ Exacerbação (às vezes irreversível) das características sexuais masculinas (pelos, voz, hipertrofia de clitóris em mulheres).
🍔 Perfil metabólico: aumento do LDL e redução do HDL. No caso da aterosclerose coronariana tem estudo que mostra presença de placa em até 25% dos usuários de EAA, sendo causa de DAC precoce.
♂ A inibição do eixo de produção da testosterona pode resultar em hipogonadismo secundário e infertilidade, muitas vezes permanentes.
🏃♀️Vascular: aumento de trombose, especialmente os EAA mais androgênicos.
🫀 Cardiovascular: aqui o que não falta é evidência! Os EAA têm efeito no aumento pressórico, na incidência de síndrome coronariana aguda, arritmias, cardiomiopatia hipertrófica, cardiomiopatia dilatada e até morte súbita.
🚰 Renal: este aqui sofre muito em decorrência da disfunção cardíaca (síndrome cardiorrenal), mas não é só isso. O risco de lesão renal aguda e necrose tubular aguda confirmada por biópsia.
Uso de EAA x Fertilidade
Depois de ler esse resumo talvez uma informação tenha te despertado curiosidade: e se indivíduo cessar o uso de EAA, será que vai poder ter filhos algum dia?
A resposta é: talvez sim, mas talvez não!
O clássico estudo HAARLEM, publicado em 2021, trouxe uma análise bem interessante sobre o tempo de de recuperação do eixo hipotálamo-hipófise,-gonadal. Alguns dados importantes que o estudo traz:
O tempo de retorno da produção de testosterona é variável, e a depender da função gonadal prévia pode variar entre 25-90% (em alguns casos até menos).
A espermatogênese pode demorar até quase 60 semanas para retornar.
Além de causar síndrome de dependência, a exposição permanente pode resulta em perda permanente da fertilidade!
Segundo a sociedade americana de medicina reprodutiva, a classe medicamentosa mais utilizada é a dos moduladores seletivos do receptor de estrogênio (SERM), representado pelo Clomifeno, e que vai estimular a hipófise → LH → células de leydig → produção de testosterona (você pode retornar acima e rever a imagem do eixo).

Dito isso, fica a mensagem: o suco não compensa.
A busca pelo corpo perfeito, seja de forma esportiva ou não, pode ter um custo irreparável na saúde. Melhorar o condicionamento físico e a estética por meios naturais pode ser mais suado, porém ainda é o melhor caminho.
Já pensou trocar a famosa "bomba de testosterona" pela "bomba de dobutamina"? Pois é, infelizmente está se tornando mais frequente do que você imagina.




Excelente !