Novos resultados para polêmicas antigas
Estenose Aórtica Assintomática, NT-ProBNP e AngioTC na DAC
Na edição de hoje:
📊 NT-ProBNP na IC FEP: Um biomarcador em xeque! O que os novos limiares revelam sobre o diagnóstico em pacientes obesos e com fibrilação atrial?
⏳ SCOT-HEART 10 anos depois: O impacto da angioTC no manejo da dor torácica estável é mais sólido do que nunca. Entenda como o diagnóstico anatômico pode transformar a prevenção cardiovascular.
✨ Intervenções precoces na estenose aórtica: O estudo EVOLVED nos traz um importante lembrete sobre cautela ao abraçar novas terapias. Nem sempre a fibrose na ressonância significa benefício clínico imediato.
🌍 Trump e a OMS: A saúde global em um impasse histórico. O que a saída dos EUA da OMS pode representar para a medicina?NT-ProBNP na IC FEP: um tiro no escuro?
Coorte (Circulation)
Você já deve ter ouvido que o NT-proBNP é um excelente biomarcador para insuficiência cardíaca com fração de ejeção preservada (HFpEF).
Mas será que ele realmente funciona bem na prática ambulatorial? Um novo estudo publicado no Circulation analisou isso a fundo e trouxe algumas respostas que podem mudar a forma como interpretamos esse exame no dia a dia.
Foram avaliados pacientes com dispneia crônica e submetidos ao cateterismo de exercício como padrão-ouro para identificar se a IC FEP era a verdadeira causa do sintoma.
Eles analisaram os pontos de corte tradicionais do NT-proBNP e testaram novos limiares tanto para descartar (rule-out) quanto para confirmar (rule-in) o diagnóstico.
A grande descoberta foi que os valores atualmente usados podem estar falhando mais do que imaginávamos, especialmente em pacientes obesos e com fibrilação atrial (FA).
Os valores tradicionais de rule-out (NT-proBNP <125 pg/mL) mostraram sensibilidade inadequada, especialmente em pacientes com IMC ≥35 kg/m². Para resolver isso, um ponto de corte mais baixo (<50 pg/mL) apresentou 97% de sensibilidade em pacientes não obesos e 86% naqueles com obesidade. Já os valores de rule-in (NT-proBNP ≥500 pg/mL) tiveram boa especificidade (>85%) e atingiram 100% em obesos quando ajustados para um limiar menor (≥220 pg/mL).
Se os valores em pacientes obesos já eram surpreendentes, o que dizer daqueles com fibrilação atrial? Nesse grupo, o NT-proBNP mostrou-se praticamente irrelevante. O estudo revelou que 98% desses pacientes já tinham HFpEF, ou seja, a própria presença da FA já é um forte biomarcador da doença.
🎯 Os achados deixam uma mensagem clara: é hora de rever como usamos o NT-proBNP na prática clínica.
Embora continue sendo um biomarcador valioso, seus limites em populações específicas, como obesos e pacientes com FA, precisam ser levados em conta. Ajustar os pontos de corte e contextualizar os resultados com as características do paciente pode evitar diagnósticos equivocados e, mais importante, guiar intervenções terapêuticas de forma mais eficaz.
Envelhecendo como um bom single malt
Ensaio Clínico Randomizado (The Lancet)
Não é só o uísque escocês que melhora com o tempo.
O estudo SCOT-HEART, que avaliou o impacto da angiotomografia de coronárias (angioTC) no manejo de pacientes com dor torácica estável, acaba de completar 10 anos de acompanhamento. E, assim como um single malt envelhecido, os resultados só ficaram mais refinados com o passar dos anos.
⏳ Vamos voltar no tempo para entender:
O SCOT-HEART foi um estudo escocês com mais de 4000 pacientes com dor torácica na atenção primária, que foram randomizados para: abordagem tradicional (que incluía a avaliação médica e testes funcionais, na maioria teste ergométrico) vs abordagem tradicional + angioTC.
Após 4,8 anos, aqueles pacientes que realizaram a angioTC reduziram em quase 40% a taxa de eventos cardiovasculares. Isso tudo, sem alterar a taxa de indicação de revascularização, ou seja, somente pela otimização da terapia clínica.
Em outras palavras, foi o primeiro estudo a demonstrar que adicionar o teste anatômico à investigação é capaz reduzir desfechos provavelmente pelo diagnóstico de placas muitas vezes sem repercussão isquêmica.
Mas o verdadeiro teste veio com o tempo: será que esses benefícios se sustentariam ao longo de uma década? O seguimento de 10 anos publicado esta semana no The Lancet veio para nos mostrar um envelhecimento de qualidade:
Manteve-se a redução de eventos graves: no grupo da angioTC houve 21% menos eventos primários (morte por doença coronariana ou infarto não fatal).
Menos infartos não fatais: A incidência foi 28% menor no grupo que realizou a angioTC.
Maior adesão à prevenção primária: Mesmo 10 anos depois, o uso de estatinas e antiplaquetários foi significativamente maior no grupo CCTA.
Nada de mais intervenções: as taxas de angioplastia e cirurgia de revascularização mantiveram-se similares entre os dois grupos.
Claro, o estudo tem importantes limitações, como o fato de ter sido aberto, com uma população de um único país e baixíssimo risco cardiovascular (< 10% de eventos em 10 anos). Menos de 1/4 dos participantes tinham DAC obstrutiva, e o teste ergométrico foi a escolha funcional predominante – o que reflete um contexto que talvez não seja aplicável a todos.
E na prática?
Quantas vezes você não se depara com um paciente com dor torácica, de baixo a intermediário risco, que nunca nem usou uma estatina na vida?
É fácil sair satisfeito de um teste ergométrico ou funcional negativo (afinal, o risco já era baixo, para início de conversa). Mas, por outro lado, se você faz o diagnóstico de lesões ainda não-obstrutivas, tem a oportunidade de mudar completamente o manejo medicamentoso e impactar anos à frente na vida desse paciente.
O SCOT-HEART nos ensina que o impacto está não apenas em detectar a doença, mas em mudar a trajetória do cuidado. Assim como um bom single malt, invista no tempo – o resultado final é muito mais satisfatório. Sláinte! 🥃
Hora de pisar no freio
Ensaio Clínico Randomizado (JAMA)
Step back, babies!
Na onda de intervenções cada vez mais precoces, o estudo EVOLVED veio como aquele amigo sensato que nos lembra: "Pisa no freio antes de sair animado demais."
Apresentado no ano passado no TCT, e publicado este mês no JAMA, o estudo britânico-australiano avaliou o uso do TAVI (implante de válvula aórtica percutânea) em pacientes com estenose aórtica (EAo) importante, mas assintomáticos, e com fibrose miocárdica detectada por ressonância magnética.
A promessa era alta, mas os resultados pedem cautela.
De agosto de 2017 a outubro de 2022, 224 pacientes assintomáticos com estenose aórtica importante e fibrose miocárdica foram randomizados em dois grupos: TAVI precoce versus manejo conservador.
O desfecho primário — mortalidade ou troca valvar não planejada — ocorreu em 18% dos pacientes do grupo TAVI precoce e em 23% do grupo controle. Apesar da diferença numérica, o resultado não foi estatisticamente significativo (HR 0,79 [95% CI, 0,44-1,43]; P = .44).
Já nos desfechos secundários, a história foi semelhante: de nove desfechos analisados, sete não mostraram diferença entre os grupos. Isso levanta a pergunta que não quer calar: vale mesmo a pena intervir precocemente nesses pacientes?
O que o estudo nos mostra é que, apesar do entusiasmo em tratar pacientes cada vez mais cedo, não dá para entrar no automático e indicar intervenções sem critério. No caso do TAVI para pacientes assintomáticos, a mensagem é clara: acompanhamento rigoroso e avaliação sistemática continuam sendo os pilares para decidir o momento ideal da intervenção.
Olá Trump, adeus OMS
Caiu na Mídia
🖋️ Se você acompanhou por 30s que sejam qualquer noticiário na última semana, tenho certeza que viu a imagem de Donald Trump assinando algum decreto rs.
Desde a sua posse à Casa Branca, o novo antigo presidente norte-americano vem assinando uma avalanche de decretos, desde mudanças no reconhecimento de gêneros até a saída do acordo de Paris.
Aquele que abalou o mundo médico foi a ordem de retirada dos Estados Unidos da Organização Mundial da Saúde (OMS). A decisão, anunciada em 20 de janeiro de 2025, reacende debates acalorados sobre o papel dos EUA na saúde global.
Por que isso importa? Segundo a revista TIME, Os EUA são um dos principais financiadores da OMS, contribuindo com cerca de $481 milhões em 2023, uma fração mínima dos gastos federais totais, mas crucial para programas de saúde mundial (corresponde a cerca de 18% do orçamento da organização).
Esse, inclusive, foi o argumento utilizado pelo presidente para a retirada do país da organização. Além disso, defende que a OMS falhou na condução da pandemia do COVID e que a organização não consegue ser isenta de influências políticas.
A revista Nature, por sua vez, destacou que a saída dos EUA da OMS pode ter consequências duradouras para a ciência e a saúde global. Especialistas alertam que essa decisão pode enfraquecer a capacidade global de resposta a crises de saúde e aumentar a vulnerabilidade dos próprios americanos a surtos de doenças.
E agora? A retirada dos EUA da OMS não é imediata; o processo exige um aviso prévio de 12 meses (sim, Trump já tinha tentado a mesmo processo durante a pandemia de 2020). Isso significa que há tempo para debates, negociações e, possivelmente, uma reavaliação dessa decisão que tem implicações profundas para a saúde pública global. Além disso, não está claro se Trump pode retirar os Estados Unidos da OMS por meio de uma ordem executiva, já que o país aderiu à organização em 1948 através de uma lei aprovada pelo Congresso dos EUA. Portanto, pode ser necessário o aval do Congresso para concretizar a saída.
Aguardemos as cenas os próximo capítulos… A saída dos EUA da OMS é um movimento que pode redefinir o panorama da saúde global, com consequências que vão muito além das fronteiras americanas.
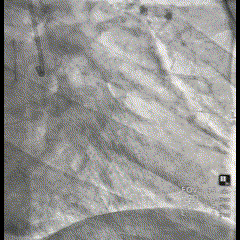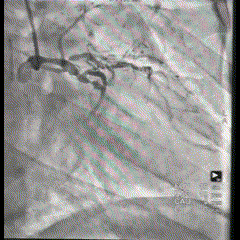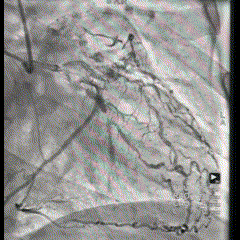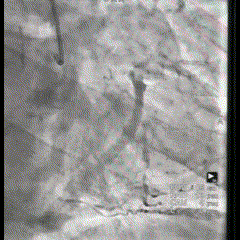
Imagem da Semana
Primeiro, vamos responder o polêmico desafio da semana passada:
Fácil, fácil rs… 5 dispositivos: fechamento de CIA, prótese aórtica, hemi-válvula mitral, stents (2), cabos de marcapasso (2).
Seguindo no mundo da hemodinâmica:
Projeção Oblíqua Direita de cateterismo cardíaco de paciente com DAC multiarterial. Não para por aí: você consegue identificar a fístula coronário-cavitária para o átrio esquerdo?
Um tour pelas demais publicações da semana
💣 Prótese valvar aórtica Biológica ou Mecânica? Estudo do JACC com 109.842 pacientes mostrou que próteses mecânicas oferecem maior sobrevida em pacientes com menos de 60 anos submetidos à troca valvar aórtica. Dados do STS-ACSD indicam que, abaixo dessa idade, o benefício supera os riscos da anticoagulação, enquanto acima de 60 anos, a escolha deve ser individualizada. Importantes insights para decisões compartilhadas!
📆 Os melhores de IC de 2024! Um resumo de graça dos 10 principais artigos sobre tratamento de IC no ano passado, de acordo com a ESC.
💊 Enfim a publicação oficial! Resultados do estudo AZALEA–TIMI 71 demonstraram que em pacientes com FA e risco de sangramento moderado a alto, o uso do inibidor do fator XI (abelacimab) reduziu complicações hemorrágicas quando comparado à rivaroxabana.
📃 Interessante estado-da-arte publicado no JACC abordou todos as novidades da troca valvar percutânea da tricúspide. Com a recente aprovação comercial do primeiro sistema de TTVR nos EUA e Europa, a revisão apresenta recomendações sobre seleção de pacientes, manejo perioperatório e seguimento a longo prazo, marcando um avanço importante para essa intervenção inovadora.
🩸 A Era dos DOACs. Estudo publicado no Eurointervention demonstrou segurança e desfechos semelhantes com o uso de DOACs comparado à varfarina no tratamento de trombos intracavitários após IAM.
🤍 Mais uma excelente opção de prótese. O uso da prótese Myval na TAVI apresentou desfechos de curto prazo semelhantes aos das prótese já consagradas SAPIEN e EVOLUT.
🤖 Diagnóstico mais preciso? Estudo comparando inteligência artificial (AI-QCT) e especialistas humanos para análise de angiotomografia coronária (CCTA) revelou que o algoritmo superou médicos clínicos, especialmente em pacientes com maior volume de placa aterosclerótica.Publicado no Heart, o trabalho sugere que integrar IA na prática clínica pode revolucionar a quantificação de estenoses coronarianas!
🦴 Acesso intra-ósseo vai sair de moda? Estudo IVIO acabou de ser publicado oficialmente no NEJM e demonstrou não haver diferença entre o acesso intra-ósseo vs venoso na PCR extra-hospitalar.