O fim das soluções fáceis
É hora de questionarmos a oclusão do apêndice atrial e o uso do Entresto?
Você verá nesta edição: 💊 O ANSWER-HF coloca o sacubitril-valsartana à prova na cardiomiopatia chagásica. 🫀 A oclusão do apêndice atrial esquerdo não resolve tudo. 🧬 Além das calculadoras: um novo modelo que integra genética, lipídios e inflamação. 💉 A patente da semaglutida caiu… e o que muda?
Vamos convocar o Entresto para a cardiopatia chagásica?
por Maria Júlia Souto
E vagabundo tá lá: “será que o Carlo Ancelloti vai usar o Entresto na IC FER? E o sacubitril-valsartana não consegue demonstrar benefício real em nenhum estudo…”
Calma, galera, é meme rs. Longe de sermos haters do sacubitril-valsartana (ARNI), sabemos do seu papel já bem estabelecido como alternativa (ou até opção inicial) ao iECA/BRA nas principais diretrizes de IC.
Mas o fato é que, desde os grandes resultados do ARNI na década passada, os últimos anos têm sido… menos empolgantes (parece até um certo jogador que conhecemos…).
E é exatamente nesse contexto que chega o ANSWER-HF, e aqui com um tempero bem brasileiro: em pacientes com cardiomiopatia chagásica, há benefício do uso do ARNI em relação ao iECA?
O desenho foi redondinho: ensaio randomizado, duplo-cego, comparando sacubitril-valsartana vs enalapril em 190 pacientes de centros brasileiros com IC FER por Chagas, FEVE <40%, NYHA II-IV, em terapia otimizada. Seguimento de 6 meses, com um desfecho primário mais modesto: mudança na fração de ejeção.
E aí vem o banho de água fria (ou morna, vai):
👉 Nada de diferença significativa na FEVE.
+2,1% com ARNI vs +1,2% com enalapril (IC95% 0,9 - 2,6; p = 0,36);
Ou seja: remodelamento? Praticamente igual.
E não parou por aí. Quando você olha outros desfechos mais “duros” ou clínicos:
Morte CV → igual
Internação por IC → igual
Teste de caminhada → igual
Remodelamento ao eco → igual
Mas (sempre tem um mas 👀)… quando entra o tal do win ratio, o ARNI “ganha”, e até que bem (1,8).
👉 Esse benefício foi quase totalmente puxado pela redução do NT-proBNP.
Ou seja:
👉 efeito biológico? sim.
👉 impacto clínico? ainda não.
Se considerarmos a doença de Chagas como um universo diferente das outras cardiomiopatias (como a isquêmica), com mais inflamação persistente, fibrose, disfunção autonômica e arritmias, essa dissociação até faz sentido.
Em especial, ao lembrarmos do “irmão latino” do ANSWER-HF, o PARACHUTE, apresentado no ano passado no ESC. Mesma história, redução significativa de NT-proBNP com sacubitril-valsartana, mas sem benefício clínico ou de remodelamento estatisticamente relevante.
Não dá pra chamar esses estudos de negativos, e muito menos dizer que vamos parar de usar ARNI na cardiopatia chagásica. Mas, definitivamente, tira aquele status de game changer.
Fazendo um paralelo com a seleção brasileira, talvez seja hora de pararmos de esperar “milagres” de quem não vem entregando e jogar bem com o elenco que temos à disposição.
Quando a oclusão do apêndice atrial deixa de ser solução
por Marcos Meniconi
Novo capítulo na luta contra eventos tromboembólicos na fibrilação atrial (FA), e talvez um daqueles que fazem a gente repensar algumas certezas.
A pergunta é velha conhecida do consultório: oclusão do apêndice atrial esquerdo ou anticoagulação indefinida naquele paciente que pode anticoagular… mas com risco?
O CLOSURE-AF, apresentado no fim do ano passado no congresso da AHA e publicado essa semana no NEJM, entrou exatamente nesse território cinzento, e trouxe uma resposta que não é exatamente a que muitos esperavam.
O estudo foi multicêntrico, randomizado, conduzido na Alemanha, incluindo 912 pacientes com fibrilação atrial de alto risco: CHA₂DS₂-VASc médio de 5,2 e HAS-BLED de 3,0.
Ou seja, aquele perfil clássico que te deixa desconfortável na prescrição, alto risco de eventos e alto risco de sangramento ao mesmo tempo.
Os pacientes foram randomizados para:
oclusão do apêndice atrial esquerdo (na maioria com os dispositivos Amplatzer Amulet ou Watchman FLX);
ou tratamento clínico otimizado (majoritariamente com DOAC).
Seguimento mediano de 3 anos, com um desfecho composto bem robusto: AVC, embolia sistêmica, sangramento maior ou morte cardiovascular.
E aí vem o ponto central:
👉 A oclusão do apêndice NÃO foi não-inferior ao tratamento clínico.
16,8 vs 13,3 eventos por 100 pacientes-ano;
p = 0,44 para não inferioridade.
Quando abrimos os desfechos, a história fica ainda mais interessante:
AVC → praticamente igual;
Embolia sistêmica → raro;
Sangramento maior → também semelhante (sem redução!);
Morte CV → numericamente maior no grupo dispositivo (!)
E aqui cai um dos principais argumentos a favor da estratégia: não houve redução de sangramento com a oclusão.
Na prática, os motivos para isso são alguns problemas já conhecidos como o risco periprocedural não desprezível, o pico de sangramento nos primeiros meses e a necessidade de terapia antitrombótica inicial.
Outro ponto que chama atenção é o fato de que eventos adversos graves foram ALTOS em ambos os grupos (mais de 80% no grupo dispositivo), o que pode ser um reflexo direto do perfil dos pacientes (idosos, com múltiplas comorbidades e alto risco basal).
🤔 Mas afinal… por que o CLOSURE-AF diverge dos estudos que sustentaram a OAAE nas diretrizes?
Enquanto estudos como PROTECT-AF e PREVAIL mostraram não inferioridade em relação à varfarina, com até redução de sangramento em análises de longo prazo, e embasaram a recomendação da diretriz brasileira (2025) para pacientes com contraindicação à anticoagulação, o CLOSURE-AF traz um cenário mais atual: comparação com tratamento clínico moderno, majoritariamente com DOACs, e em uma população mais idosa e frágil.
O editorial do NEJM concluiu que a oclusão falhou em cumprir sua promessa como alternativa ao tratamento clínico nesse perfil de pacientes, levantando um alerta sobre possível superutilização da técnica.
No fim, a mensagem prática é clara:
👉 a OAAE segue tendo espaço, principalmente em pacientes com contraindicação real à anticoagulação
👉 mas, na era dos DOACs e no paciente idoso de alto risco, o tratamento clínico continua sendo o padrão e a indicação do procedimento precisa ser individualizada.
Ainda estão em execução os trials CHAMPION-AF, CATALYST e LAAOS-4 que prometem trazer mais dados para a discussão. Aguardemos as cenas dos próximos capítulos 👀.
O futuro da prevenção coronariana
por Diandro Motta
Um estudo recente publicado no JACC trouxe uma provocação que muda um pouco o jogo: e se pararmos de olhar risco cardiovascular em “caixinhas” e passarmos a integrar genética, lipídios e inflamação em uma única leitura?
Spoiler: faz bastante sentido, e talvez explique por que ainda erramos tanto na estratificação de risco.
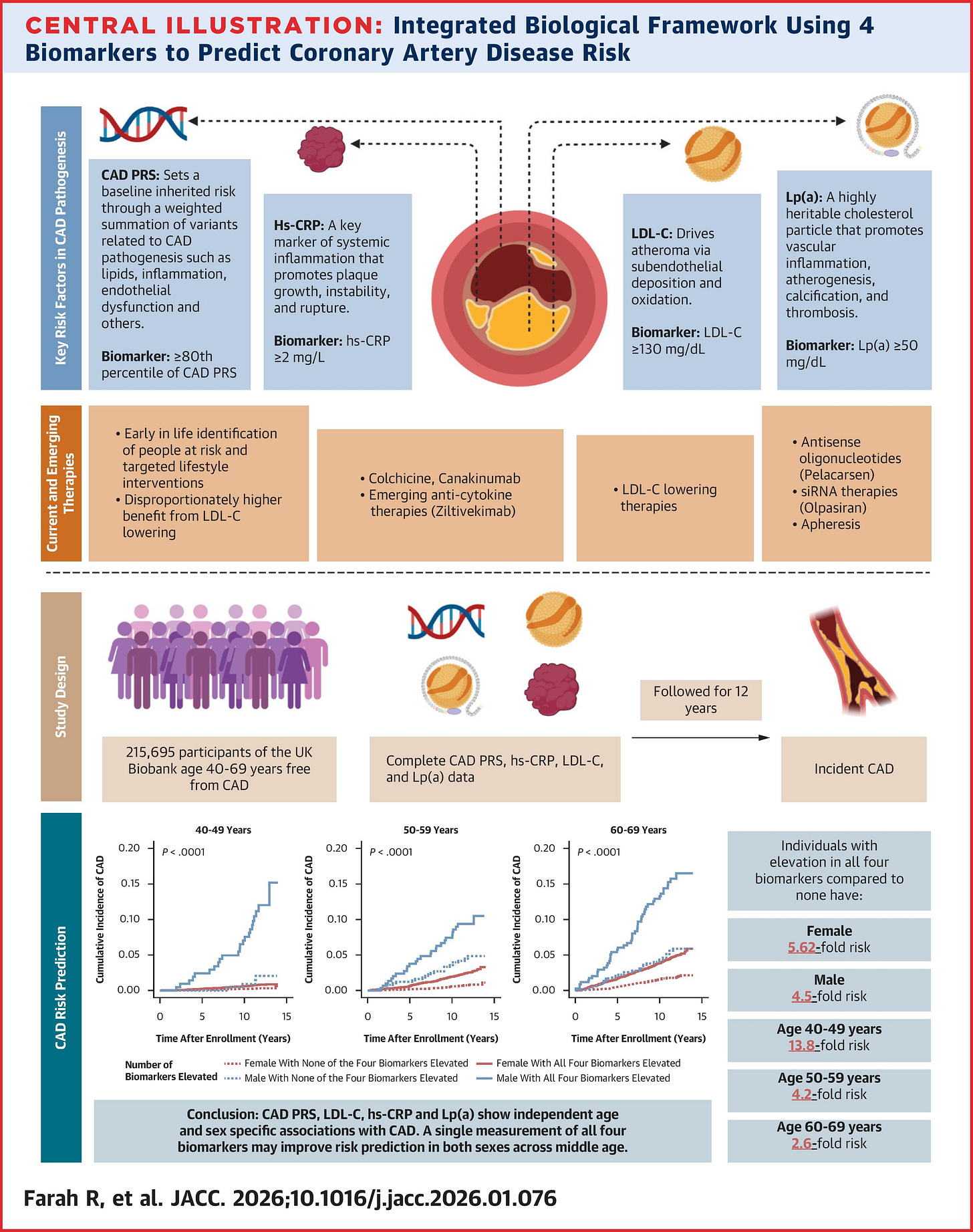
O estudo analisou mais de 215 mil participantes do UK Biobank, entre 40 e 69 anos, acompanhados por 12 anos, avaliando quatro biomarcadores que, juntos, representam praticamente toda a fisiopatologia da aterosclerose: genética (PRS), lipídios (LDL e Lp(a)) e inflamação (hsCRP).
E aqui vem o primeiro ponto importante:
👉 cada marcador, isoladamente, já carregava risco.
PRS → HR 1,79
LDL → HR 1,60
hsCRP → HR 1,64
Lp(a) → HR 1,20
Nada muito surpreendente… até você juntar tudo.
👉 Quando os quatro estavam elevados, o risco de DAC foi 4,65x maior.
E mais interessante ainda: isso não foi só aditivo, foi cumulativo e biologicamente coerente. Cada marcador representando uma “via” diferente da doença, somando risco ao longo do tempo.
O modelo combinado teve desempenho melhor do que as calculadoras tradicionais:
C-statistic: 0,753 vs 0,740
Reclassificação: +32%
Em outras palavras, estamos identificando melhor quem realmente vai ter evento.
Mas talvez o achado mais interessante não esteja nos números… e sim em quem mais se beneficia desse modelo.
👉 Os biomarcadores foram MAIS preditivos em indivíduos mais jovens.
O paciente de 45 anos com score “baixo” pode não ser tão baixo assim;
E a doença pode já estar acontecendo, só que ainda silenciosa.
Isso bate direto com uma limitação clássica das calculadoras atuais, que capturam o risco tardio e não identificam bem o risco cumulativo ao longo da vida.
Esse modelo faz o contrário, uma vez que ele enxerga risco antes da manifestação clínica, antes do paciente “pontuar” nas calculadoras, especialmente naquele perfil que a gente costuma subestimar: mais jovem, sem muitos fatores tradicionais, mas biologicamente “carregado”.
No fundo, o estudo propõe uma mudança de mentalidade de “tratar quem já pontua alto” para “identificar quem está construindo risco em silêncio.”
Fim da patente da semaglutida: o que muda?
Caiu na Mídia
21 de março de 2026. Essa é a data que marcou a libertação da semaglutida (comercializada sob os nomes de Ozempic e Wegovy pela Novo Nordisk), com a queda da sua patente e a consequente permissão a outras farmacêuticas de produzir e vender medicamentos com esse princípio ativo.
Mas isso não significa que o “Ozempic” da farmácia de manipulação do seu paciente está liberado rs.
Na prática, o que mudou foi o campo teórico: agora outras empresas podem desenvolver suas versões, e a expectativa do mercado é de redução de preço (estimada em até ~40%).
Mas, antes de qualquer caneta chegar à farmácia, existe um gatekeeper importante: a Anvisa. E, até agora, nenhum desses produtos foi aprovado.
Hoje, temos um cenário interessante: 17 pedidos em andamento, alguns já em análise, outros nem começaram, e muitos ainda travados por exigências técnicas (principalmente pela complexidade de reproduzir uma molécula biológica como a semaglutida).
Ou seja: a patente caiu, mas o acesso ainda não.
E não é hora de banalizar. A possível ampliação do acesso é uma ótima notícia, principalmente em um país com alta prevalência de obesidade. Mas semaglutida não é “caneta milagrosa”: precisa de indicação correta, acompanhamento e critério clínico.
E caso você ainda se sinta perdido no universo dos agonistas da GLP1, deixe a dica do último episódio do DozeCast com uma ajudinha do endocrinologista Dr Eduardo Nakamura.
Fique por dentro
🧂 Sal na dieta: um vilão silencioso na gênese da insuficiência cardíaca. Coorte americana com população vulnerável mostrou que maior consumo de sódio se associa a aumento progressivo do risco de IC, com elevação de 8% a cada 1 g/dia adicional.
⏱️ Durabilidade do MitraClip tem prazo de validade. Revisão sistemática mostra que a falha do M-TEER cresce com o tempo, especialmente após 3 anos, chegando a taxas relevantes de recorrência e reintervenção em 5 anos, mais pronunciadas na insuficiência mitral primária.
🚺 Menopausa precoce: um marcador silencioso de risco cardiovascular ao longo da vida. Coorte americana mostra que menopausa antes dos 40 anos aumenta em cerca de 40% o risco de doença coronariana ao longo da vida, de forma consistente em mulheres negras e brancas.
🧬 Aconselhamento genético na prática: o que fazer? Grupo da ESC de miocardiopatias e doenças do pericárdio publica orientações sobre aconselhamento genético dos pacientes com miocardiopatias e IC.
🔪 Cirurgia de revascularização guiada por FFR angiográfico: resultados positivos. Estudo chinês demonstra melhores resultados clínicos de pacientes que foram revascularizados de acordo com FFRangio em comparação com angiografia habitual.
🫀 Nem toda insuficiência mitral atrial é igual. Análise publicada no JACC mostra enorme variabilidade nas definições de IM atrial, impactando prevalência e prognóstico.
🧠 Meta-análise auxilia a predizer fatores de risco de AVC em pacientes que sofreram AIT. Fatores de risco, escore ABCD e déficits evidenciados no AIT auxiliam a identificar pacientes com maiores chances de evento grave futuro.





👏