O TEP não é mais o mesmo
As novidades da diretriz de TEP da AHA/ACC
A nova diretriz da AHA/ACC de TEP
por Marcos Meniconi
O TEP nunca mais será o mesmo.
Se você achava que já tinha decorado tudo sobre tromboembolismo pulmonar, prepare-se: a nova diretriz da AHA/ACC não veio para “atualizar vírgulas”.
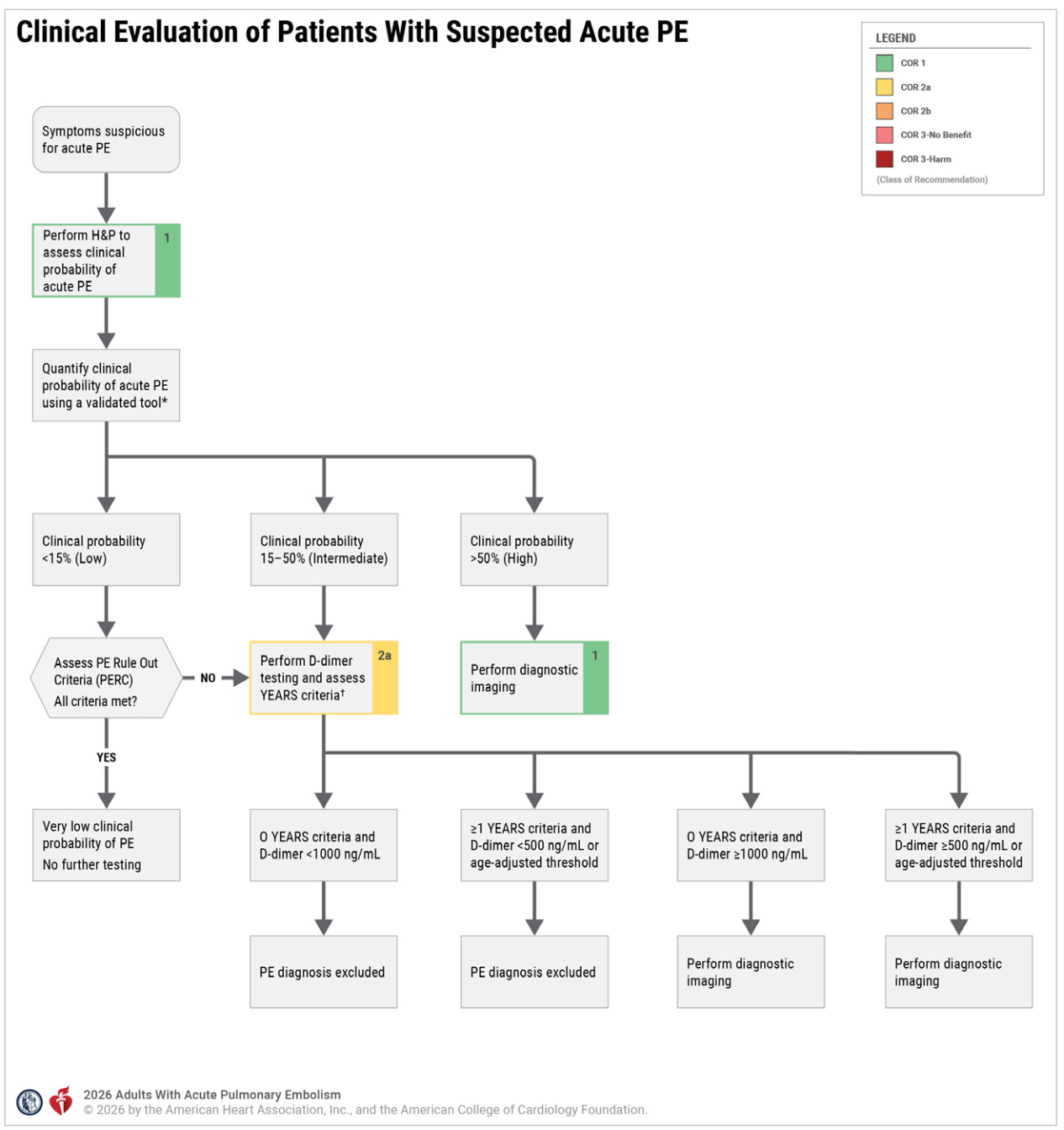
Sai o velho rótulo “massivo vs submassivo”. Entra um sistema mais refinado, prático e orientado à decisão clínica: as Acute Pulmonary Embolism Clinical Categories (A–E). E não é só isso. A diretriz também redefine quem pode ir para casa, como diagnosticar melhor e quando escalar terapia de forma mais assertiva.
A DozeNews já separou os pontos que realmente vão mudar seu plantão.
🎯 Dica 1: Diagnóstico mais inteligente (e menos tomografia desnecessária)
A diretriz reforça o uso estruturado da probabilidade pré-teste antes de sair pedindo angiotomografia para todo mundo.
História clínica + exame físico direcionado são mandatórios.
Entre o bom e velho escore de Wells e Wells modificado, surge o PE Rule Out Criteria (PERC): o paciente deve “gabaritar” os critérios do escore.
O PERC é utilizado especificamente para pacientes com baixa probabilidade clínica pré-teste (geralmente <15% ou escore de Wells <2).
Critério de Exclusão Sem Exames: Se o paciente atender a todos os oito critérios do PERC, a probabilidade de embolia pulmonar é considerada muito baixa (inferior a 2%), e nenhum teste adicional (nem mesmo o D-dímero ou exames de imagem) é necessário para excluir o diagnóstico.
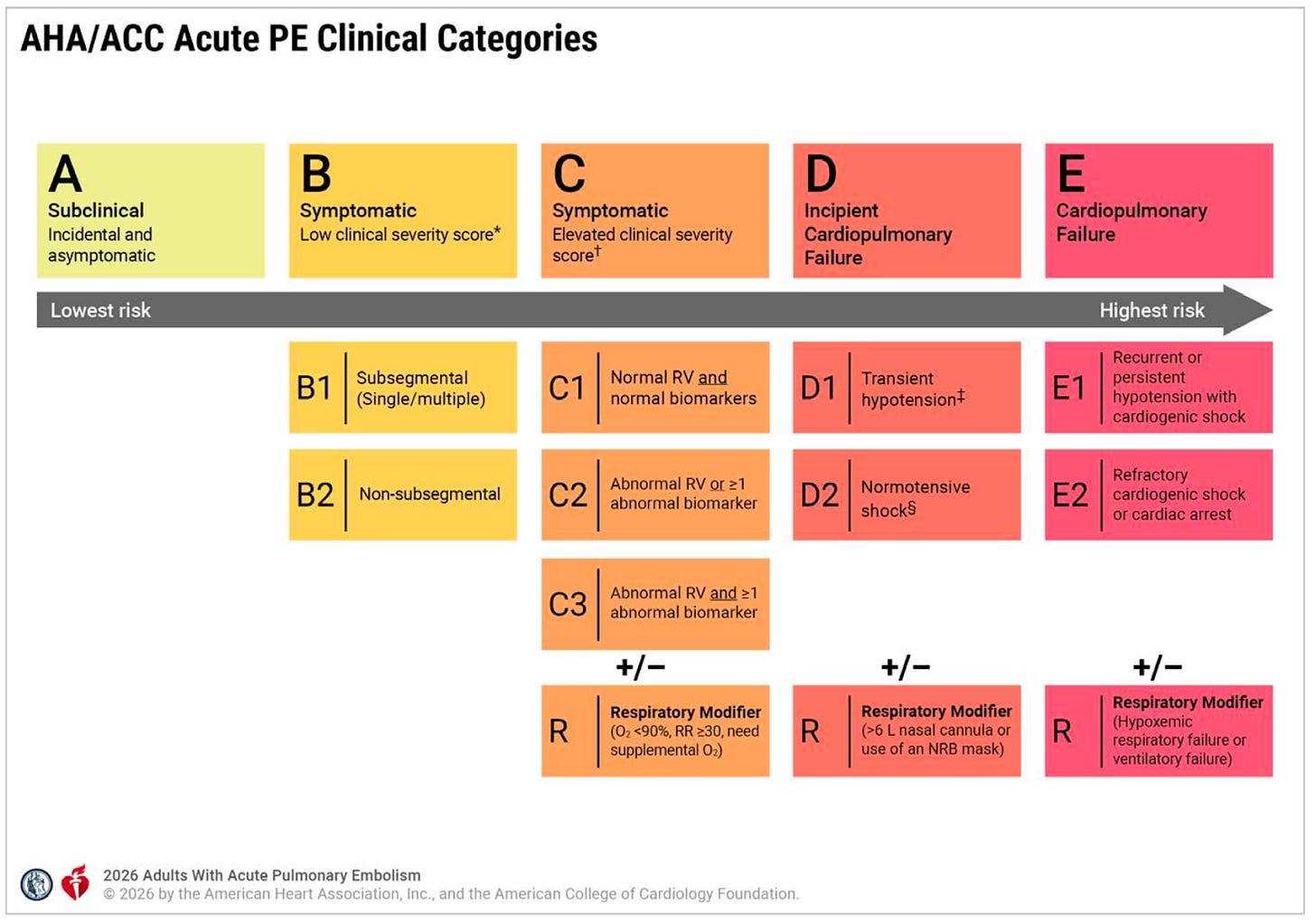
🧠 Dica 2: A nova classificação A–E (a grande virada)
Aqui está a grande mudança da diretriz que promete mexer no mundo acadêmico e assistencial!
A diretriz introduz cinco categorias clínicas (A a E), com subgrupos, integrando:
Escore clínico (PESI, sPESI);
Biomarcadores;
Disfunção de VD;
Instabilidade hemodinâmica;
Comprometimento respiratório.
Para simplificar, podemos dizer que:
📌 Categoria A: EP subclínica, incidental ou assintomática.
📌 Categoria B: EP sintomática com baixo escore de gravidade clínica (ex: sPESI = 0).
📌 Categoria C: EP sintomática com escore de gravidade elevado, podendo apresentar disfunção do VD ou biomarcadores alterados.
📌 Categoria D: Falência cardiopulmonar incipiente (ex: choque normotensivo).
📌 Categoria E: Falência cardiopulmonar manifesta por hipotensão persistente ou parada cardíaca.
Modificador Respiratório (R): Pode ser adicionado a qualquer categoria se houver hipoxemia significativa ou necessidade de suporte ventilatório
A ideia é simples: maior precisão prognóstica → decisão terapêutica mais adequada.
É uma classificação que conversa diretamente com a prática e com as terapias avançadas.
💉 Dica 3: Tratamento: anticoagulação é base, mas não é tudo
A diretriz é clara:
Heparina de baixo peso molecular (HBPM) é preferida à heparina não fracionada quando anticoagulação parenteral é necessária.
Se elegível para anticoagulação oral → DOAC > antagonista da vitamina K.
Anticoagulação estendida (>6 meses) é recomendada na ausência de fator reversível maior ou na presença de fator persistente.
Agora, sobre reperfusão:
Categoria E1 → terapias avançadas são razoáveis (trombólise sistêmica, dirigida por cateter, trombectomia mecânica ou cirurgia).
Categoria D1–D2 → podem ser consideradas.
E outro ponto forte: PERT (Pulmonary Embolism Response Team) é recomendado para melhorar tempo de resposta e tomada de decisão multidisciplinar.
🖥️ Dica 4: Imagem com propósito (não só para confirmar diagnóstico)
A angiotomografia continua sendo o exame padrão. Mas agora com um detalhe importante:
👉 Deve-se reportar o índice VD/VE numérico (e não apenas “VD dilatado”).
O valor ≥1 tem impacto prognóstico.
No eco, múltiplos parâmetros de disfunção de VD devem ser descritos (TAPSE, pressão sistólica de VD, sinal de McConnell etc.), mas o eco não é exame diagnóstico de TEP, é ferramenta de estratificação.
Os americanos deram um passo ousado.
Classificação mais refinada. Alta precoce estruturada. Terapias avançadas melhor posicionadas. Anticoagulação com preferência clara.
Vale a leitura completa da diretriz.
O que vem depois?
por Maria Júlia Souto
“My job here is done”.
Essa é a sensação após uma angioplastia bem sucedida. Mas será que o nosso trabalho está mesmo finalizado após abrirmos o vaso?
O estado da arte publicado na Eurointervention traz um manifesto a favor da “revascularização farmacológica”.
O recado é direto: intervenção mecânica trata a obstrução; tratamento medicamentoso agressivo trata a doença. E tratar bem significa ir muito além da estatina em dose simbólica.
O artigo revisita toda a engrenagem da prevenção secundária após revascularização, seja cirúrgica, seja percutânea, reforçando que esses pacientes são, por definição, de alto ou muito alto risco.
O pilar continua sendo a redução intensiva do LDL-colesterol. Estatinas são inegociáveis, e a ausência delas em doença coronária grave se associa a piores desfechos em 10 anos. Mas a realidade é dura: o estudo INTERASPIRE mostrou que a maioria dos pacientes não atinge a meta de LDL.
Ou seja, não é falta de evidência; é falha de implementação.
E aqui entram ezetimiba, ácido bempedoico e inibidores de PCSK9 como reforço estratégico.
Mas o artigo vai além do LDL. Ele organiza o “risco residual” em dois grandes eixos:
risco lipídico não-LDL: triglicerídeos elevados, Lp(a), HDL baixo;
risco inflamatório: ensaios com colchicina e inibidores de IL-1β demonstraram redução de eventos cardiovasculares independente da modificação lipídica
O conceito mais interessante talvez seja o de que a terapia medicamentosa pode modificar a própria biologia da placa. O EVAPORATE mostrou regressão de placa com icosapentaetil, enquanto evolocumabe demonstrou mudança para fenótipos de placa de menor risco e redução de atividade microcalcificada. Isso não é apenas baixar número de laboratório; é mexer na anatomia e na vulnerabilidade da lesão. Farmacologia como ferramenta de remodelamento vascular.
No fim, os autores deixam um recado que deveria ecoar em toda sala de hemodinâmica: a angioplastia é só o começo.
A nova fronteira da cardiologia intervencionista talvez não esteja apenas no stent ultrafino ou na imagem intracoronária, mas na capacidade de integrar intervenção mecânica com farmacologia de alta potência. Tratar o risco residual salva a longo prazo.
Aspirina + Lp(a): o “heated rivalry” da estenose aórtica?
por Diandro Mota
A estenose aórtica calcífica (EAo) é uma das poucas grandes doenças cardiovasculares para as quais não temos terapia farmacológica comprovadamente preventiva.
Estatinas falharam. Antiplaquetários nunca haviam sido testados de forma direcionada.
E o tratamento segue sendo… intervenção estrutural.
Mas, um estudo recente publicado no European Heart Journal muda o tom da conversa ao trazer uma combinação “ardente” mas que pode resultar em benefícios a longo prazo:
Razavi et al. pesquisaram se, em indivíduos com Lp(a) elevada, a aspirina poderia reduzir o risco de incidência de cálcio valvar aórtico (CVA) e a progressão para estenose aórtica grave.
🤔 De onde veio essa dupla?
A Lp(a) é fortemente associada à calcificação valvar; tem propriedades pró-inflamatórias; possui efeito antifibrinolítico e induz maior agregação plaquetária. Além disso, sabemos que plaquetas participam ativamente da ativação osteogênica das células intersticiais valvares.
Logo, bloquear a via plaquetária poderia, teoricamente, modular o processo calcificante.
O que o MESA mostrou?
6.598 participantes;
Idade média 62 anos;
53% mulheres;
Seguimento de até 17 anos para EAo grave.
Resultado principal:
Sem benefício da aspirina na população geral. Mas…
🔥 Em pacientes com Lp(a) elevada:
Lp(a) ≥75 mg/dL → HR 0,42 para AVC;
Lp(a) ≥100 mg/dL→ HR 0,17 para AVC;
Lp(a) ≥50 mg/dL → HR 0,13 para EAo grave;
Lp(a) ≥75 mg/dL → HR 0,02 (!!) para EAo grave
Ou seja:
👉 Redução de até 83% no risco de AVC
👉 Redução de até 98% no risco de EAo grave
Importante: nenhum benefício foi observado em pacientes com LDL elevado, sugerindo que o efeito pode estar ligado à biologia específica da Lp(a), e não à via lipídica clássica.
Dessa forma, se os resultados forem confirmados em ensaio randomizado, poderemos estar diante de uma intervenção de baixo custo, amplamente disponível e guiada por um biomarcador genético. Vale a pena sonhar!
O culto à proteína
Caiu na Mídia
“Um bom vendedor é aquele que consegue vender até areia no deserto.”
Esta célebre frase do mundo do marketing parece representar muito bem o contexto atual da indústria alimentícia: por que não estimular ainda mais o consumo de um macronutriente que já é adequadamente consumido há gerações?
O chamado “culto à proteína” é o ponto central da reportagem de capa da Veja Saúde, que analisa a febre hiperproteica que invadiu prateleiras, academias e redes sociais.
E mais: com participação de um dos editores da DozeNews, Diandro Mota, que trouxe o olhar cardiológico à discussão.
A matéria mostra como o whey protein saiu de subproduto do soro do leite para símbolo de status e promessa de saúde, movimentando um mercado bilionário.
Proteína é, sim, essencial. O problema começa quando o discurso vira “quanto mais, melhor”. Para a maioria dos adultos, 0,8 a 1,1 g/kg/dia já é suficiente; atletas podem chegar a 1,6 g/kg em contextos específicos. Acima disso, os benefícios tendem a atingir um platô.
O alerta é que dietas hiperproteicas frequentemente vêm acompanhadas de mais gordura saturada e podem impactar o risco cardiovascular. Destacam-se, ainda, possíveis efeitos metabólicos ligados à leucina e à formação de placas ateroscleróticas.
Além disso, a origem importa: proteínas vegetais costumam estar associadas a melhores desfechos de saúde do que o consumo excessivo de proteína animal, especialmente carnes processadas.
No fim, a mensagem é simples: proteína é importante, mas não é milagre. A maioria das pessoas já consome o suficiente.
Transformar exceção em regra, e suplemento em estilo de vida, é mais marketing do que ciência. Porque, no final das contas, vender proteína para quem já come proteína… é quase vender areia no deserto.
Fique por dentro
💤 Sono, testosterona e doenças cardiovasculares. Ciência decente por trás do que tanto falam na mídia. Revisão do The Lancet demonstra relação dos níveis hormonais e risco cardiovascular.
🫀 Miocardiopatia dilatada não é igual para homens e mulheres. Revisão mostra que a MCD, responsável por 1 em cada 250 casos na população, apresenta diferenças importantes entre os sexos, desde fenótipo até risco arrítmico e evolução clínica.
🧠 O risco não termina na alta, começa ali. Revisão do NEJM reforça que a prevenção secundária após AVC isquêmico deve ser iniciada precocemente e guiada pelo mecanismo do evento, com monitoramento contínuo de fatores de risco e adesão terapêutica.
⚡️ Conduta para distúrbios de condução após TAVR? Difícil resposta mas artigo publicado no EHJ busca uma luz na direção da segurança dos pacientes.
🎈 Balão farmacológico: quando, onde e por que? Editorial do EHJ revisa indicações e comparações entre angioplastias com stent e uso de balões farmacológicos. No momento temos algumas respostas e muitas dúvidas…
🔉 Relevância do ECO3D: artigo do EHJ apresenta os benefícios de utilizar a ferramenta para diagnóstico, intervenção e avaliação posterior.
🤰🏻A gravidez pode prever o futuro do coração. Estudo populacional dinamarquês mostra que idade materna, distúrbios hipertensivos da gestação e níveis elevados de hs-troponina e sFlt-1 no terceiro trimestre se associam a maior risco de doença cardiovascular até 12 anos depois.
🦀 Terapia hormonal no câncer de próstata pode acelerar aterosclerose. Em estudo randomizado com homens com câncer de próstata localizado, o agonista de GnRH (leuprorrelina) foi associado a maior progressão de placa coronariana em 12 meses comparado ao antagonista (relugolix).