DOACs no paredão
Desafio da imagem da semana com premiação
Os duelos da edição de hoje:
🩸 DOACs verus Varfarina: revisão do JACC;
⚡️ CDI versus TRC-D no NEJM;
🖥️ IVUS versus OCT, também do JACC!DOACs no “paredão”: quando eles serão eliminados do jogo?
Artigo de Revisão (JACC)
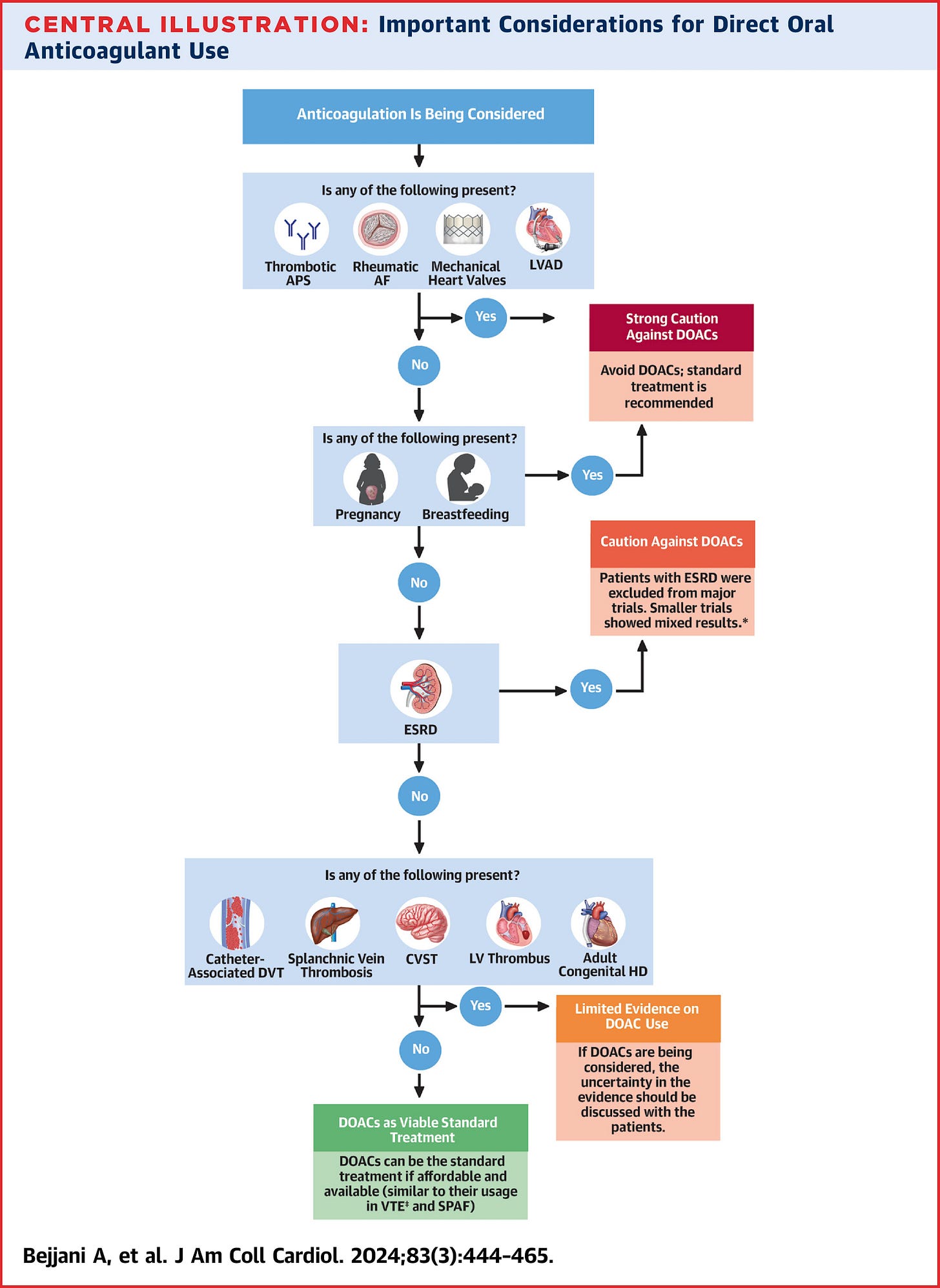
O JACC publicou uma revisão do estado da arte para deixar bem claro: há situações em que os DOACs podem não ser tão eficazes ou seguros quanto os antagonistas da vitamina K (bom e velho marevan).
Já sabemos que os DOACs se tornaram a primeira opção em cenários como na prevenção de AVC em FA e no tratamento de TEV (respeitando-se os critérios de exclusão).
💔 No entanto, na Medicina e no amor, nem nunca e nem sempre!
E é por isso que o artigo fornece uma revisão baseada em evidências de ensaios clínicos randomizados sobre DOACs, detalhando quando eles demonstraram eficácia e segurança e quando não devem ser o padrão de cuidados. Vamos aos destaques!
❌ Quando não usar os DOACs:
Válvulas cardíacas mecânicas;
Síndrome antifosfolípide trombótica;
FA associada à estenose mitral reumática.
⁉ Situações em que a eficácia do DOAC é incerta:
Trombo no VE;
TVP associada a cateter;
Trombose de seio venoso cerebral;
FA ou trombose venosa em paciente com doença renal em estágio terminal.
Por fim, outro lembrete de ouro e que habitualmente é negligenciado: os DOACs não proporcionam um benefício líquido em condições como AVC embólico de origem indeterminada, o famoso ESUS.
Confira a imagem resumo abaixo. Essa é pra salvar nos favoritos!
CDI ou TRC-D?
Ensaio Clínico Randomizado
A resposta para essa pergunta está na ponta da língua: há benefício do implante da terapia de ressincronização cardíaca (TRC) em comparação à terapia médica otimizada, como também em comparação ao CDI isoladamente.
🤔 Quem disse?
O estudo RAFT (Resynchronization–Defibrillation for Ambulatory Heart Failure Trial), publicado em 2010, comparou os efeitos da TRC-D vs o CDI isoladamente em pacientes com FEVE ≤ 30%, CF NYHA II ou III e QRS ≥ 120 ms.
Incluiu 1798 pacientes com um seguimento médio de 40 meses. Reduziu de forma significativa o desfecho primário composto por morte por qualquer causa ou internação por IC (33,2% no TRC-D vs 40,3% no CDI isolado).
Para ratificar esses achados, foi publicado no NEJM o seguimento a longo prazo do estudo RAFT.
Os pacientes foram acompanhados por uma média de 7,7 anos (13,9 anos para aqueles que sobreviveram), avaliando-se a morte por qualquer causa como desfecho primário.
Os resultados foram semelhantes ao primeiro estudo:
A mortalidade foi de 76,4% no grupo CDI e 71,2% no grupo TRC-D.
O tempo até a morte pareceu ser mais longo no grupo TRC-D.
O desfecho secundário composto por morte por qualquer causa, transplante cardíaco ou implante de dispositivo de assistência ventricular também foi menor no grupo do TRC-D (77,7% vs 75,4%).
Chama atenção no estudo que após menos de 15 anos quase 80% da população veio a óbito, mesmo pouco sintomáticos no momento da inclusão (75% em CF NYHA II).
Considerando os benefícios em qualidade de vida, redução dos sintomas e, por fim, na mortalidade, argumenta-se quanto ao implante precoce desses dispositivos em conjunto à terapia médica otimizada nos pacientes com IC FER e BRE.
IVUS ou OCT?
Ensaio Clínico Randomizado (JACC)
O OCTIVUS comparou angioplastias guiadas por ultrassom (IVUS) ou tomografia de coerência óptica (OCT) para saber qual o melhor método!
Apresentado inicialmente no congresso da ESC no ano passado, o estudo oficial foi publicado essa semana no JACC.
Briga das feias que mostrou que quem sai ganhando é o paciente quando métodos de imagem intracoronários estão disponíveis.
O estudo:
Estudo coreano que incluiu 2008 pacientes, dos quais 73,5% considerados casos complexos, e divididos em:
719 (48.7%) pacientes submetidos angioplastia guiada por OCT;
756 (51.3%) pacientes submetidos a angioplastia guiada por IVUS;
Tempo de seguimento: 2 anos
Vamos aos resultados:
Sem diferença quanto a ocorrência de eventos graves (morte cardíaca, revascularização ou IAM relacionado ao vaso tratado): 47 pacientes (6,5%) no grupo OCT e 56 pacientes (7,4%) no grupo IVUS (HR: 0,87; 95% CI: 0,59-1,29; p = 0,50)
Houve maior ocorrência de complicações maiores no grupo IVUS: (1,7% vs 3,4%; p = 0,03)
Apesar da pequena diferença técnica, parece que chegamos ao mesmo resultado (muito satisfatório, diga-se de passagem).
O seu hemodinamicista preferido deve saber analisar as imagens, identificar os casos complexos, ser reativo e utilizar métodos que auxiliem no alcance de um resultado ótimo.
Dadas essas condições (não tão fáceis de serem atingidas rs), o seu paciente poderá esperar os melhores resultados.
A cirurgia de revascularização miocárdica é mais perigosa para as mulheres
Caiu na Mídia
Calma, cirurgiões. Não somos nós que estamos falando isso.
A afirmação vem de uma matéria publicada, essa semana, no jornal The New York Times.
Nela, são apresentados dados e justificativas para a maior mortalidade e número de complicações em mulheres submetidas à cirurgia de revascularização do miocárdio (CRM).
Um estudo publicado no JAMA Surgery, a partir de dados de mais 1 milhão de pacientes submetidos a CRM no registro do STS (Society of Thoracic Surgeons) entre os anos de 2011-2019, demonstrou que a taxa de mortalidade quase dobrou para as mulheres (1,7% no sexo masculino e 2,8% no feminino), além do aumento considerável das complicações (de 20% nos homens para 28% nas mulheres).
O fato é que, apesar dos avanços observados nas técnicas cirúrgicas e na redução de eventos adversos perioperatórios na CRM nos últimos anos, eles parecem não ter chegado nas mulheres. E as justificativas são várias:
A maior idade no momento do diagnóstico de DAC, a demora para o diagnóstico em consequência dos sintomas mais atípicos e a subrepresentação feminina nos principais trials cirúrgicos.
A boa notícia vem na forma de 2 estudos em realização: o ROMA: Women, que avaliará as melhores técnicas de CRM para mulheres; e o RECHARGE trial que comparará a revascularização cirúrgica com a percutânea nessa população.
Que possamos ver avanços na melhoria dos resultados cirúrgicos para a população feminina nos próximos anos.
Imagem da Semana
Primeiro, a resposta da semana passada:
A ressonância magnética cardíaca é de um paciente que preencheu critérios morfológicos (observe na imagem a presença da dilatação do VD e alterações segmentares, os microaneurismas) e também eletrocardiográficos para o diagnóstico de cardiopatia arritmogênica.
📝Como prometido, temos uma DozeNews Prime sobre o tema!
Esse é desafio dos bons e não vamos nem dar alternativas! O que são essa lesões vistas à fluoroscopia e a que patologia estão associadas?
A primeira resposta correta nos comentários leva 3 meses de DozeNews Prime de graça 😉.
Um giro pelas principais publicações da semana
🧪 Lipoproteína(a) em alta: estudo no JACC sugere risco maior que LDL e artigo do EHJ já coloca sua dosagem em novo escore de risco (BiomarCaRE).
⚡ Revisão no HEART journal: manejo da cardiopatia arritmogênica.
💉 Estudo fase 3 publicado no NEJM demonstrou benefício do Acoramidis no tratamento da Amiloidose TTR.
🧠 Estatinas e risco de demência no The Lancet. WHAT?
💻 Estudo publicado no EHJ demonstrou os principais padrões de realce tardio presentes nas cardiopatias genéticas.
🍒 O apical sparing é um mito? Estudo europeu mostrou que esse achado foi pouco específico para o diagnóstico da amiloidose.
🩸 Sem AAS! Editorial do EHJ versa sobre os mais distintos cenários após angioplastia percutânea.





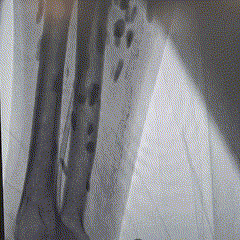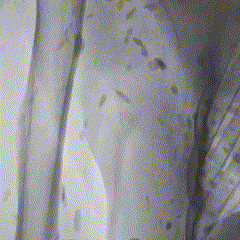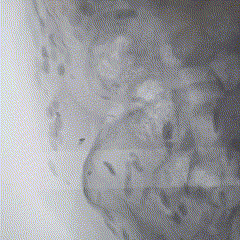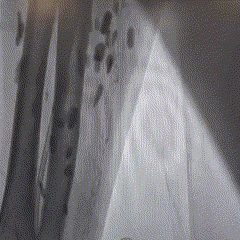
Calcinose cutânea disseminada - Esclerose múltipla
Implante de silicone não médico