Infarto periprocedimento existe?
“PCI first - CABG later”
Infarto periprocedimento, será?
Coorte
Não é sempre que temos um estudo pragmático e que busca responder questões práticas.
Pois bem… Finalmente um estudo procurou avaliar o impacto do infarto periprocedimento na mortalidade em 1 ano.
Vamos lembrar que esta é uma questão muito importante e que impacta diretamente resultados de estudos na área de cirúrgica cardiovascular e intervenção percutânea.
📜 Vamos ao estudo:
Unicêntrico, incluiu 10.707 pacientes do Mount Sinai Hospital, em New York, submetidos a angioplastia no período de 2012-202.
Dividiu os pacientes nos seguintes grupos:
Foram 2192 com IAM espontâneo, ou seja, qualquer síndrome coronariana aguda (SCA) com troponina elevada.
8515 pacientes submetidos a angioplastia por doença arterial coronariana (DAC) estável, sendo:
Sem IAM;
913 (10%) com IAM periprocedimento (caracterizada pelo aumento da troponina > 1x o limite superior da normalidade (LSN).
O objetivo foi avaliar a mortalidade em 1 ano de pacientes com IAM periprocedimento vs IAM espontâneo.
Vamos aos resultados:
A mortalidade no primeiro ano foi mais alta após IAM peri-procedimento e IAM espontâneo (8,5%; HR: 7,57; 95% CI: 5,44-10,5), especialmente com picos de troponina >35× LSN (7,7%; HR: 4,40; 95% CI: 1,59-12,2) comparados com pacientes sem IAM.
Pacientes com IAM periprocedimento e aumento de até 35x o LSN, NÃO apresentaram diferença de mortalidade em 1 ano.
Pacientes com IAM espontâneo apresentaram maior mortalidade nos estratos de troponina > 35x LSN e 5 a 35x LSN.
Este estudo mostra a diferente repercussão entre o IAM espontâneo e periprocedimento.
Até hoje, apesar de sabermos da repercussão clínica, não tínhamos uma definição clara de qual limiar confere piora de prognóstico.
Este estudo adiciona muito no sentido de parametrizar qual IAM periprocedimento deve ser considerado como deletério e, portanto, padronizar-se nos estudos que estão por vir.
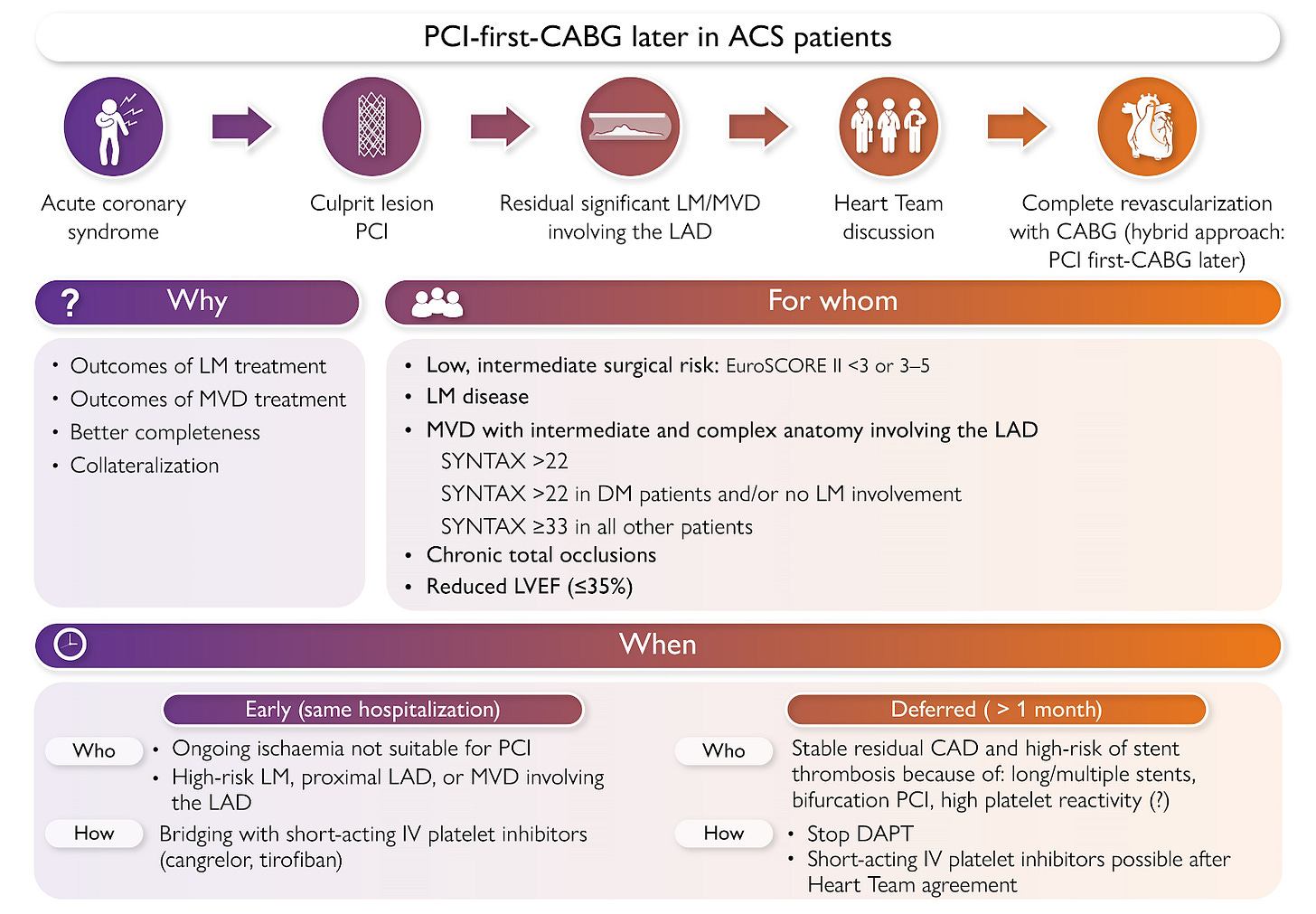
Cirurgia de revascularização após intervenção percutânea em uma SCA: é possível?
Artigo de Revisão (EHJ)
Como já bem discutimos em uma edição da DozeNews Prime recente, a revascularização completa após uma SCA é superior ao tratamento apenas da lesão culpada ⬇.
Agora, imagine o seguinte cenário: paciente com IAM cuja lesão culpada foi a coronária direita.
Prosseguimos tratamento da lesão culpada com implante stent.
Porém, na angiografia da coronária esquerda, o paciente tem uma anatomia que sugere benefício cirúrgico (como, por exemplo, uma lesão de tronco ou um Syntax alto).
O que fazer nessa situação?
A partir dessa dúvida, surgiu a possibilidade do esquema “PCI first - CABG later”, ou seja, um tratamento híbrido envolvendo a abordagem intervencionista e a cirúrgica: após intervenção percutânea da lesão culpada, a cirurgia de revascularização é programada.
Essa semana, o EHJ trouxe esse artigo de revisão focado na discussão sobre como proceder nesse cenário.
O artigo destaca dois pontos dessa estratégia:
🏥 A seleção dos pacientes: deve ser apenas para esses pacientes com lesão de tronco residual ou escore Syntax alto, com baixo risco cirúrgico (EuroSCORE II < 5), oclusões crônicas e fração de ejeção reduzida.
⌛ O momento da cirurgia: deve ser realizada preferencialmente após 1 mês da DAPT ou, em alguns casos, na mesma internação do procedimento index com uso de antiplaquetários endovenosos como ponte.
É uma ideia nova, com pouca embasamento na literatura, mas que pode ser uma boa solução na nossa prática hospitalar.
Segura essa pressão!
Coorte (EHJ)
Não é raro que observemos a evolução com hipertensão pulmonar pós-capilar (pcHP) nos nossos pacientes com IC com Fração de Ejeção Reduzida (IC FER).
Essa complicação, inclusive, associa-se a piores prognósticos nessa população.
Recentemente, os critérios mudaram: a diretriz europeia de 2022 baixou os níveis de pressão arterial pulmonar média (mPAP) e resistência vascular pulmonar (RVP) para o diagnóstico.
Nessa diretriz, a pcHP passou a ser definida como uma mPAP > 20 mmHg com uma pressão de oclusão da artéria pulmonar (PAWP) > 15 mmHg em repouso, sendo a pcHP isolada quando a RVP é ≤ 2 W e pcHP combinada quando a RVP > 2 W.
O estudo PH-HF, multicêntrico e prospectivo, incluiu 662 pacientes com IC que precisavam de cateterismo cardíaco direito, seguindo as novas definições. A análise avaliou a prevalência da pcHP e o valor prognóstico da mPAP e RVP em morte ou hospitalização por insuficiência cardíaca.
A redução da mPAP de 25 para 20 mmHg e da RVP de 3 para 2 aumentou significativamente a prevalência de pcHP e pcHP combinada (CpcPH). A análise multivariável mostrou que tanto a mPAP quanto a RVP estão associadas ao resultado primário, confirmando seu valor prognóstico.
Assim, a nova definição aumentou substancialmente a identificação de pacientes com pcHP, que apresentaram piores desfechos em comparação com aqueles sem pcHP ou com pcHP isolada.
Isso reforça a importância de reavaliar as diretrizes para melhorar a estratificação de risco e potencialmente adaptar as terapias.
Vai um coração artificial aí?
Caiu na Mídia
O Texas Heart Institute implantou com sucesso o primeiro coração artificial total BiVACOR em um paciente.
Este dispositivo inovador é uma bomba rotativa biventricular feita de titânio, que substitui ambos os ventrículos do coração.
A novidade: ele utiliza tecnologia de levitação magnética para minimizar o desgaste mecânico e o trauma no sangue.
O objetivo foi avaliar sua segurança e desempenho como solução como ponte para transplante em pacientes com insuficiência cardíaca grave.
Em uma condição que afeta mais de 26 milhões de pessoas no mundo, para os quais menos de 6.000 procedimentos são realizados por ano, o desenvolvimento de corações artificiais parece ser uma alternativa para suplantar esse déficit.
A bem-sucedida implantação do coração artificial total da BiVACOR destaca o potencial das tecnologias inovadoras para enfrentar desafios críticos no cuidado cardíaco, como importante alternativa às longas listas de espera para transplantes.
Vamos torcer que a cardiologia possa evolui nessa direção e possam trazer uma nova alternativa aos pacientes com IC avançada.
Imagem da Semana
Dia de desafio! Algo chama a sua atenção nessas coronárias vistas por meio de uma angiotomografia?
Sim? Então, qual a condição que você deveria pensar em investigar nesse paciente?
Fique por dentro
💻 A isquemia peri-infarto na RMC é um importante marcador de desfechos clínicos.
🧶 TAVI-in-TAVI: como fazer? Interessante revisão do JACC: Cardiovascular Interventions.
🩸 Atenção intervencionistas! A presença de trombos murais na aorta associou-se a maior risco de eventos tromboembólicos após TAVI.
🏃♀️ Síndrome QT longo: liberar ou não exercícios vigorosos?
🚑 Saiu um registro americano de tratamento de PCR extra-hospitalar.
🫥 A depressão e a doença arterial coronária: interessante revisão do JACC.
🦠 Endocardite infecciosa: artigo do The Lancet revisa o tema!