Últimas novidades do ano
De atualização de miocardites ao novo ISAR-REACT
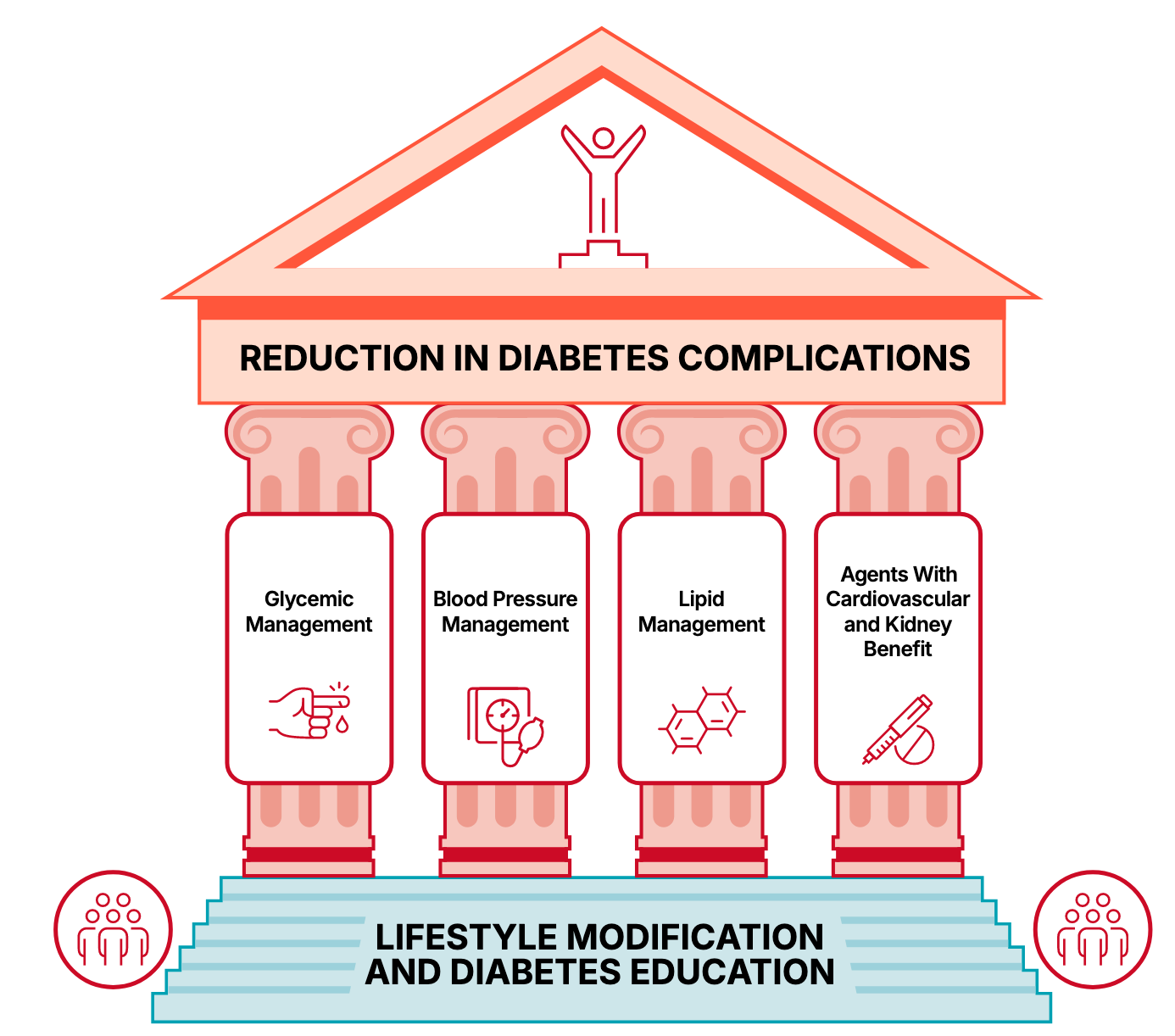
Manejo cardiovascular no paciente diabético
Diretriz (ADA)
Na saideira de 2024, a sociedade americana de diabetes (ADA) não se segurou e nos adiantou uma grande novidade do ano de 2025: o tradicional Standards of Care in Diabetes 2025.
Com o avanço dos iSGLT2 e aGLP1 percebemos, mais do que nunca, que o manejo do diabetes e das doenças cardiovasculares precisam andar de mãos dadas.
Veste a “camisa da união” com o colega endocrinologista e vamos rs.
Por isso, o Standards of Care reservou 1 capítulo inteiro sobre o manejo das comorbidades cardiovasculares no paciente diabético. Vamos aos tópicos mais relevantes:
Controle da pressão arterial:
Primeiro, o diagnóstico: o documento considera o diagnóstico de HAS se PAS ≥ 130 mmHg e/ou PAD ≥ 80 mmHg em 2 medidas em ocasiões diferentes (podendo o diagnóstico já ser feito se PA ≥ 180x110 mmHg em apenas 1 medida).
Sem grandes novidades também em relação à meta: < 130x80 mmHg.
No manejo medicamentoso alguns pontos relevantes:
Se PA ≥ 130x80 mmHg porém < 150x90 mmHg, o tratamento pode ser iniciado com apenas 1 droga, sendo a preferência pelos iECA ou BRAs especialmente naqueles com microalbuminúria.
Aqueles com PA ≥ 150x90 devem ter o tratamento iniciado com pelo menos 2 agentes.
Manejo da dislipidemia:
Metas:
LDL: Abaixo de 70 mg/dL para prevenção primária em alto risco; abaixo de 55 mg/dL para prevenção secundária (ASCVD).
Triglicerídeos: <150 mg/dL.
Estratégias:
Estilo de vida: Redução de gordura saturada/trans, aumento de fibras, ácidos graxos ômega-3 e atividade física.
Tratamento farmacológico:
Prevenção Primária:
Estatina pelo menos de moderada intensidade nos diabéticos de 40-75 anos sem outros fatores de risco.
Alta intensidade em caso de fatores de risco adicionais.
Prevenção Secundária:
Estatina de alta intensidade com meta de redução ≥ 50% do LDL (< 55 mg/dL).
Ezetimibe ou inibidores PCSK9 podem ser adicionados se a meta de LDL não for atingida.
Prescrição de agentes antiplaquetários:
A velha polêmica: AAS na prevenção primária de diabéticos? Bom, a ADA, (
que não é besta rs) optou por não se comprometer e orientou considerar a prescrição naqueles com alto risco cardiovascular desde que discutidos os riscos-benefícios (obrigada por nada, queridos rs).Claro que há a orientação para manutenção do AAS naqueles com histórico de eventos cardiovasculares. A novidade está na adição da rivaroxabana em dose baixa naqueles com DAC ou doença arterial periférica.
Rastreio cardiovascular:
Devem ser realizados anualmente: avaliação da pressão arterial, da função renal e do perfil lipídico (exceto nos jovens sem fatores de risco, nos quais pode ser realizado a cada 5 anos).
Já o rastreio de DAC pode ser realizado por meio da angiotomografia coronariana ou testes de estresse em diabéticos assintomáticos com múltiplos fatores de risco.
🔑 Cientes da importância do tema e para fechar 2024 com chave de ouro, na DozeNews Prime desta semana discutiremos os conceitos do tratamento da DM e o coração.
Ainda não é inscrito?? Comece o seu projeto de estudos em 2025 agora ⬇️
Atualização sobre miocardite – O que há de novo em 2024?
Guideline ACC
Dozers, preparem-se para a dose de conhecimento direto das novas diretrizes da American College of Cardiology!
O “2024 ACC Expert Consensus Decision Pathway” trouxe insights fresquinhos para o diagnóstico e manejo da miocardite – um tema que não pode faltar no radar de quem atua na linha de frente da cardiologia.
Diagnóstico: o jogo das evidências
A miocardite é aquela condição cheia de mistérios, mas as novas recomendações trouxeram clareza. Vamos aos highlights:
Clássico ou não, sempre suspeite! Ela pode aparecer como dor torácica, insuficiência cardíaca ou arritmias, especialmente em pacientes jovens com histórico recente de infecção viral.
Ressonância magnética cardíaca (RMC): a RMC, com os critérios atualizados de Lake Louise, continua sendo o exame não invasivo número 1 para detectar inflamação miocárdica. Alterações nos parâmetros T1 e T2 podem revelar o que os olhos não veem!
Troponina de alta sensibilidade (hs-cTn): é útil, mas cuidado! Nem todo paciente com miocardite terá elevação significativa. Por outro lado, níveis persistentemente altos podem apontar para atividade inflamatória contínua.
Biópsia endomiocárdica (EMB): quando a situação é crítica, como em choque ou instabilidade elétrica, a EMB entra para resolver o quebra-cabeça. Além de ajudar no diagnóstico definitivo, é a chave para terapias específicas.
Ah, e agora temos uma classificação de 4 estágios da miocardite, indo de pacientes em risco (Estágio A) até os casos avançados que podem requerer suporte mecânico ou transplante (Estágio D).
Manejo: jogando para ganhar
Quando o assunto é miocardite, não basta diagnosticar, é preciso manejar com precisão. As diretrizes destacam:
Terapias personalizadas: Imunossupressores têm lugar reservado em casos específicos, como miocardite de células gigantes ou sarcoidose.
Descanso! Nada de esforço físico enquanto a inflamação não estiver controlada. É a receita para evitar complicações futuras.
Tecnologia na linha de frente: desde ECMO até assistência ventricular, o suporte avançado é vital para os casos graves.
E a recuperação? Não acaba depois de 2-3 semanas, viu?
O acompanhamento com imagens seriadas e biomarcadores é essencial para monitorar a evolução e prever complicações.
Mais um belo documento que deve ganhar um resumo na DozeNews Prime em 2025! 👀
Releitura do ISAR-REACT 5: Ticagrelor x Prasugrel
Coorte
Já cantava Victor Espadinha: recordar é viver…
Se você entendeu essa, sinto informar que é hora de renovar o Botox rs.
Recordar e produzir novos dados buscando validade externa e na prática clínica real (longe do mundo mágico dos trials) é sempre importante.
Um grupo alemão resolveu reproduzir o cenário do ISAR-REACT 5 que comparou ticagrelor e prasugrel no cenário de SCA.
Ensaio randomizado aberto que demonstrou um surpreendente benefício do prasugrel quando comparado ao ticagrelor na redução de eventos cardiovasculares adversos maiores (MACE) em pacientes após síndrome coronariana aguda (SCA), sem aumento significativo do risco de sangramento.
Muitas críticas foram feitas ao estudo, de modo que a preferência pelo prasugrel é questionada por alguns.
Assim, os alemães revisitaram os resultados do estudo, avaliando mais de 17.000 pacientes com SCA em uso de algum dos dois antiagregantes. Surprise, surprise! Os resultados do ISAR-REACT foram sim reprodutíveis!
Vamos entender melhor esse estudo:
Metodologia:
Foram incluídos 17.652 pacientes da base de dados de um sistema de saúde privado alemão de 2012 - 2021.
Foi realizada a análise de propensity score 1:1 visando equiparar-se com a coorte do ISAR-REACT 5.
Pacientes selecionados: SCA com seguimento de 1 ano
Desfecho primário combinado: mortalidade, IAM e AVC
Resultados:
Menor ocorrência do desfecho primário no grupo prasugrel: grupo T (ticagrelor) 815 (9,2%) x grupo P (prasugrel) (7,5%) - HR 1.24; 95% CI, 1.12-1.37
Menor ocorrência de IAM e AVC no grupo prasugrel:
IAM: HR, 1.20; 95% CI, 1.06-1.36
AVC: HR, 1.33; 95% CI, 1.02-1.74
Não houve diferença em outros desfechos, como mortalidade, trombose de stent e sangramento maior.
Já em pacientes com SCA com SUPRA também houve redução do desfecho composto no grupo P: 338 of 4941 [6.8%] vs 451 of 4852 [9.3%].
É… O resultado inesperado à época do ISAR-REACT 5 pode ser reproduzido no cenário real, consolidando o prasugrel como principal opção de antiagregação plaquetária.
Devemos sempre lembrar do ajuste de dose do prasugrel de acordo com peso, disfunção renal e idade do paciente.
E não esquecer que em pacientes com alto risco de sangramento, muitas vezes o bom e velho Clopidogrel pode ser a melhor opção!
🎙️ Temos um incrível episódio do DozeCast com a participação do Dr Alexandre Soeiro sobre o manejo do segundo antiagregante plaquetário na SCA.
O fim da independência médica
Caiu na Mídia
“Para o bem coletivo maior”. É esse o título de um interessante texto publicado por Sérgio Ricardo Ramos, ex-CEO da Amil, no seu LinkedIn.
Grande parte das vezes que alguém fala que uma mudança é para o bem coletivo maior, normalmente esse “bem” é só o bolso de grandes empresários mesmo rs.
Mas, vamos ver para onde vai o texto.
A matéria avalia as mudanças no cenário de atuação médica nos últimos anos, com uma certa perda de autonomia dos profissionais, a partir da adoção de modelos de gestão mais estruturados que visam otimizar a utilização de recursos e garantir a prestação de cuidados de alta qualidade.
E, claro, aumentar os lucros das grandes empresas que cada vez detém mais poder no cenário da saúde.
Em outras palavras, envolve a adoção de tecnologias de informação avançadas que fornecem grandes volumes de dados acerca do desempenho, tendência, insights, resultados etc, que tem mudado a forma como as empresas lidam com os atendimentos. Assim, são serviços médicos sendo avaliados em escala quase industrial.
E aí que talvez entre o problema: será que podemos mesmo avaliar os atendimentos de maneira tão objetiva e de certa forma ignorar a complexidade e individualidade dos cuidados de saúde?
Enquanto sabemos ser impossível ignorar as mudanças nos padrões de gestão e a necessidade da implementação de formas cada vez mais eficientes de cuidado dos nossos pacientes, não podemos cair na armadilha de uma mecanização das nossas condutas, perdendo o que há de mais precioso na nossa formação: o lado humano, a individualização no cuidado de cada paciente, a “intuição” que somente anos e anos de prática nos permitem ter.
Será que o profissional que deixa de prescrever uma droga com recomendação IA por outra que sabe que vai facilitar a adesão do paciente, ou então aquele que deixa de indicar um procedimento por questionar o benefício naquele momento, merecem mesmo ser “punidos” por um sistema que analisa os dados friamente?
Assim, é inegável que essa perda da independência médica traz benefícios como a padronização, o uso de tecnologias avançadas e a melhora dos desfechos clínicos.
No entanto, desafios como a resistência dos profissionais, a perda de flexibilidade e as dificuldades de implementação precisam ser superados.
Para equilibrar eficiência e qualidade, é essencial envolver os médicos no processo de transformação, investir em capacitação e fomentar uma cultura colaborativa e centrada no paciente.
Imagem da Semana
Dessa vez trouxemos uma imagem de uma fonte pouco usual: a prova de título de especialista em cardiologia 2024 (TEC 2024). Esse belo forame oval patente (FOP) fez parte da questão 58, que questionava aspectos do manejo do paciente com FOP e AVC.
Sem querer nos gabar, mas já nos gabando rs, o leitor da DozeNews “matava” essa questão de cara por 2 motivos: trouxemos uma imagem muito semelhante na edição da DozeNews do dia 30/09 e temos uma bela DozeNews Prime que discute amplamente o tema.
Vai prestar o TEC em 2025? Já sabe né? 😉
O último giro de publicações do ano
🇧🇷 Estudo brasileiro RENOVATE, publicado no JAMA, demonstra que oxigênio nasal de alto fluxo é não inferior à ventilação não invasiva em pacientes com insuficiência respiratória aguda (IRA) em relação a intubação ou morte em 7 dias.
🥗 CORDIOPREV Trial reforça papel molecular da dieta mediterrânea e seu potencial como estratégia terapêutica para desacelerar a progressão da aterosclerose.
2️⃣ Infarto do tipo 2: um desafio diagnóstico e terapêutico – revisão no European Heart Journal explora estratégias práticas para abordar este subtipo causado pelo desbalanço de oferta e consumo de oxigênio, seguindo a linha da nossa excelente PRIME sobre o tema.
🧈 Do fígado ao coração: revisão na Lancet Gastroenterology & Hepatology destaca ligação entre esteatose hepática metabólica e doença coronariana, sugerindo estratégias personalizadas de manejo multidisciplinar.
⛓️💥 Avaliação de isquemia de forma quantitativa é a resposta? Estudo publicado no JACC: Advances demonstrou que pacientes com alta carga isquêmica na avaliação quantitativa beneficiaram-se da estratégia de intervenção precoce.
🎉 A tricúspide foi a válvula do ano? Em uma edição inteirinha do JACC: Cardiovascular Intervention sobre a não mais “válvula esquecida", destaque para o artigo que avalia os critérios de elegibilidade para a intervenção percutânea.
✖ X: heroi ou vilão?Um interessante estudo publicado nos arquivos brasileiros de cardiologia analisou o perfil dos cardiologistas que fazem uso da rede social para comunicação e educação.