O lado oculto
Do coração do atleta, da dislipidemia e da radiação
💪 O coração do atleta não é invencível. Atletas master vivem o paradoxo entre alta performance e maior risco de FA, calcificação coronariana e fibrose.
🌑 O lado oculto da dislipidemia. Colesterol não-HDL e ApoB revelam o risco residual aterosclerótico.
☢️ O risco que ficou na sombra da radioterapia. Técnicas modernas reduziram o dano, mas a doença cardiovascular induzida por radiação ainda existe.
👀 Desafio de imagem na AngioTC.
O coração do atleta não é invencível
por Diandro Mota
É intuitivo: quanto mais exercício, melhor.
De fato, a literatura sustenta bem essa lógica. A prática regular de atividade física reduz mortalidade, diminui eventos cardiovasculares e melhora praticamente todos os desfechos que importam na vida real.
Mas o consenso recente da ESC/ACC sobre atletas masters acrescenta uma camada de sofisticação a essa história. Quando olhamos para indivíduos acima de 35 anos, altamente treinados e expostos a volumes intensos de exercício ao longo de décadas, começamos a enxergar um fenótipo cardiovascular que não se encaixa perfeitamente nessas premissas.
🎯 O coração do atleta master não é apenas mais condicionado. Em muitos casos, ele é biologicamente diferente.
Esses indivíduos costumam apresentar menor mortalidade global, excelente aptidão cardiorrespiratória e, em média, um perfil metabólico melhor do que o da população geral. Mas, ao mesmo tempo, concentram maior prevalência de algumas condições bastante específicas, como fibrilação atrial, calcificação coronariana, dilatação de aorta e até fibrose miocárdica.
Isso não invalida o benefício do exercício. Longe disso! Mas nos obriga a abandonar uma visão simplista de que “fitness” = “risco zero”.
Fibrilação atrial
Talvez esse seja o exemplo mais emblemático desse paradoxo. Atletas masters frequentemente apresentam menos fatores de risco tradicionais, como obesidade ou hipertensão, mas ainda assim têm um risco significativamente maior de desenvolver FA, com estimativas que chegam a 2,5 a 4 vezes o da população geral.
A explicação passa por um conjunto de adaptações crônicas: remodelamento atrial, aumento do tônus vagal, alterações elétricas e, possivelmente, fibrose.
Em outras palavras, o mesmo processo que melhora a performance pode, ao longo do tempo, criar um substrato arrítmico.
Aterosclerose
Um dos achados mais desconcertantes desse campo é que atletas de endurance podem apresentar maior carga de cálcio coronariano. Ainda assim, mantêm, em média, menor risco de eventos, provavelmente pelo efeito protetor do condicionamento físico elevado.
No entanto, o exercício não neutraliza completamente a biologia da doença aterosclerótica: quanto mais alto o escore de cálcio, maior o risco cardiovascular, mesmo no atleta mais condicionado (porém com um risco menor que um indivíduo sedentário da mesma idade).
Outros exemplos
Esse tipo de nuance aparece ao longo de todo o documento. Arritmias ventriculares, por exemplo, não são raras nesse grupo e, embora muitas vezes benignas, podem ser o primeiro sinal de uma cardiopatia subjacente. O mesmo vale para achados como fibrose miocárdica na ressonância, que podem representar desde adaptações benignas até um substrato potencialmente arrítmico, dependendo do padrão e do contexto clínico.
Talvez o maior valor do artigo esteja justamente aí: menos em entregar respostas definitivas e mais em propor uma mudança de mentalidade.
O manejo do atleta master não pode ser mera extrapolação da população sedentária. E também não pode ser guiado pela ideia implícita de que quem treina muito está automaticamente protegido.
O raciocínio precisa ser mais fino. Mais individualizado. E, acima de tudo, mais honesto em relação às incertezas.
Por isso, a decisão compartilhada ganha protagonismo. Não basta estimar risco cardiovascular de forma tradicional. É preciso integrar esse risco aos objetivos do paciente, que muitas vezes envolvem performance, competição e uma identidade profundamente conectada ao esporte.
O lado oculto da dislipidemia
por Maria Júlia Souto
Na última semana a humanidade presenciou pela primeira vez o chamado “lado oculto da lua”. Enquanto a missão Artemis 2 contornou a órbita da lua e foi capaz de fotografar a face nunca antes vista do nosso satélite natural, a dislipidemia vem desvendando um mundo dos lipídios que, até pouco tempo atrás, passava quase despercebido.
Nos referimos ao colesterol não-HDL e à apolipoproteína B (ApoB), que ajudam a explicar o “risco residual” que insiste em permanecer mesmo quando o LDL está aparentemente sob controle.
Não à toa, a diretriz norte-americana mais recente já reforça a dosagem da ApoB em pacientes em terapia antilipemiante, com recomendação classe 2a.
Uma revisão recente publicada no JACC: Asia joga ainda mais luz sobre esse tema e nos obriga a repensar o modelo clássico centrado exclusivamente no LDL.
A mensagem central é: atingir a meta de LDL não significa risco resolvido.
E aqui entram o colesterol não-HDL e a ApoB. Diferente do LDL isolado, eles medem o pool total de partículas aterogênicas.
O colesterol não-HDL é calculado de forma simples (colesterol total – HDL), sem custo adicional e sem necessidade de jejum.
De forma um pouco mais robusta, a ApoB conta o número de “partículas ruins” no sangue, estando presente na capa das lipoproteínas aterogênicas (VLDL, IDL, remanescentes de quilomícrons e Lp(a)).
E os dados são consistentes:
O não-HDL prediz melhor risco cardiovascular do que o LDL em diversos estudos e meta-análises;
Permanece associado a eventos mesmo quando o LDL está controlado;
Pode evitar centenas de milhares de eventos a mais quando usado como alvo terapêutico;
É menos suscetível a erros de cálculo (especialmente com triglicérides elevados).
Não é só mais um marcador, é uma forma mais completa de enxergar o risco.
Na prática, a proposta não é abandonar o LDL, mas expandir o alvo. A maioria das diretrizes sugere que o não-HDL seja mantido cerca de 30 mg/dL acima da meta de LDL, funcionando como um “segundo checkpoint” após atingir o primeiro .
E quando ele permanece elevado?
Aí é que entra a pergunta de milhões... O raciocínio terapêutico segue uma lógica em camadas:
Primeiro, intensificar o tratamento baseado em LDL (estatinas ± ezetimiba ± inibidores de PCSK9).
Se o LDL já estiver controlado, mas o não-HDL continuar alto, entramos no território da dislipidemia aterogênica, e aí ganham espaço terapias direcionadas aos triglicérides (sim, os triglicérides, sempre ignorados pelos cardiologistas rs):
Fibratos (com destaque para o fenofibrato, pela melhor segurança em combinação);
Ômega-3 (especialmente EPA em altas doses, com evidência mais consistente).
E tem mais: em pacientes com diabetes, o fenofibrato ainda mostra benefícios além do macro, reduzindo progressão de retinopatia e possivelmente outras complicações microvasculares.
No fim das contas, a revisão propõe uma mudança de mentalidade:
O LDL continua sendo o protagonista, mas não está mais sozinho.
O não-HDL surge como “segundo check-point” da aterogênese.
A ApoB pode entrar como avaliação adicional ainda mais robusta que o colesterol não-HDL.
Ignorá-los pode ser justamente o motivo pelo qual muitos pacientes seguem tendo eventos “apesar de tudo estar controlado”.
Talvez o verdadeiro “lado oculto” da dislipidemia nunca tenha sido invisível, apenas subestimado.
Risco radioativo
por Marcos Meniconi
Em tempos de guerra e ameaças nucleares, falar sobre radiação pode soar como alarmismo. Mas, na cardiologia, esse tema está longe de ser ficção.
Nos eventos de Hiroshima e Nagasaki, por exemplo, os óbitos de causa cardíaca representaram 10% do total daqueles que sobreviveram à fase aguda.
Apesar de a radioterapia torácica ter transformado o prognóstico de diversos cânceres, deixou como legado um espectro amplo de doença cardiovascular induzida por radiação.
Mas o cenário mudou.
Uma grande coorte publicada no JAMA trouxe uma pergunta direta: com as técnicas modernas, a radioterapia para câncer de mama à esquerda ainda carrega o mesmo risco cardíaco do passado?
Ao acompanhar mais de 76 mil mulheres, a resposta foi, em parte, tranquilizadora. Não houve diferença significativa na taxa de hospitalizações por doenças cardiovasculares ou na mortalidade global entre tumores à esquerda e à direita.
Persistem nuances relevantes:
Pequeno aumento de insuficiência cardíaca e doença isquêmica ao longo de 15 anos;
Maior impacto em pacientes mais jovens (<50 anos) ou expostas à quimioterapia associada;
Aumento discreto de eventos recorrentes, mesmo quando o primeiro evento não difere.
O impacto cardiovascular da radiação continua sendo amplo e potencialmente difuso, envolvendo praticamente todas as estruturas cardíacas: doença coronariana (a mais comum), valvopatias (com prevalência que pode chegar a 60% em 20 anos), miocardiopatia (frequentemente restritiva), doença pericárdica (até 70% em autópsias) e distúrbios de condução e arritmias.
Do ponto de vista fisiopatológico, o mecanismo é progressivo. A radiação leva à lesão endotelial, ativa um ambiente pró-inflamatório e desencadeia estresse oxidativo e ativação de fibroblastos. O resultado é fibrose difusa e remodelamento estrutural, das coronárias às válvulas, do miocárdio ao pericárdio.
Na prática, isso se traduz em um fenótipo característico: placas coronarianas mais proximais e silenciosas, válvulas progressivamente espessadas e calcificadas e um miocárdio mais rígido, com disfunção predominantemente diastólica.
Ou seja: reduzimos o problema, mas não o eliminamos.
Na prática, mais do que reconhecer o risco histórico, precisamos identificar o risco residual:
A doença cardiovascular induzida por radiação é tardia, progressiva e muitas vezes silenciosa (podendo surgir décadas após a exposição);
O risco é dose-dependente, mas não existe um limiar completamente seguro;
O rastreio ativo, associado ao controle agressivo dos fatores de risco, é fundamental.
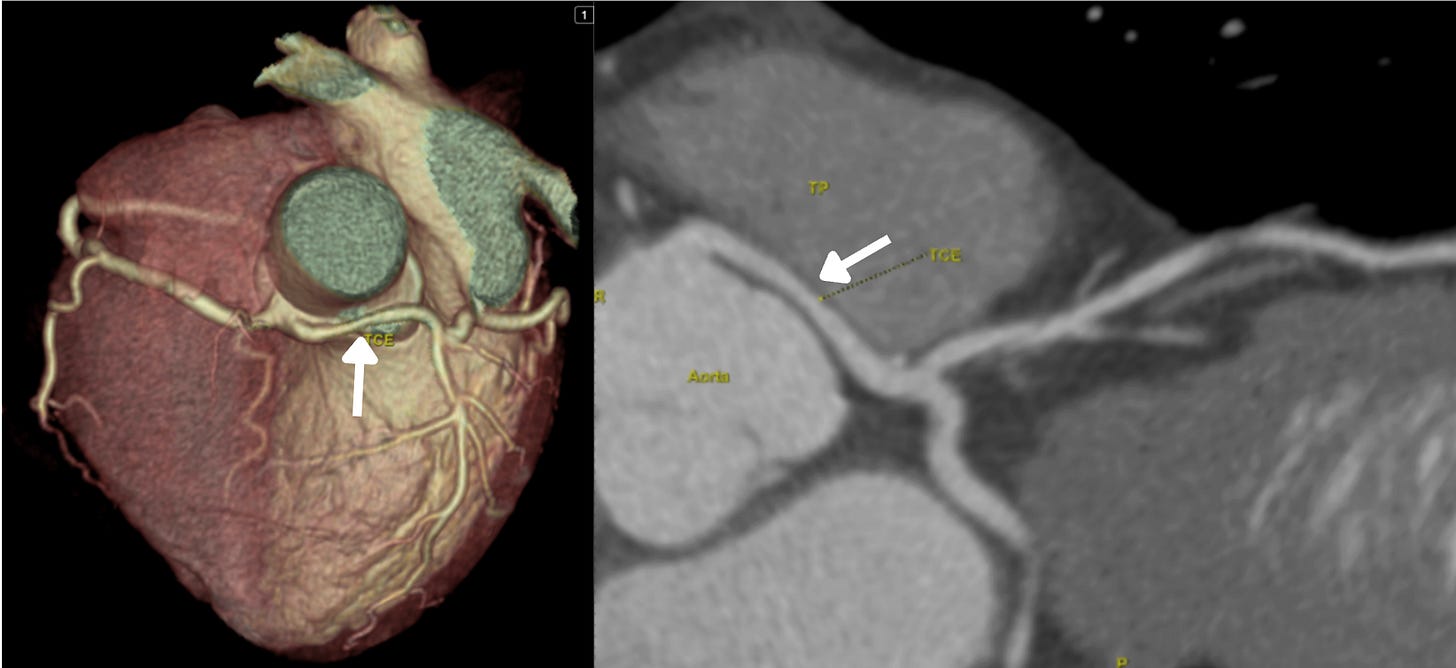
Imagem da semana
Paciente do sexo feminino, jovem, com quadro de dor torácica nos últimos 3 meses, em queimação, associada a estresse emocional e, ocasionalmente, ao esforço físico. Submetida à angioTC acima que observou alteração no TCE (seta branca). Qual o próximo passo?
Fique por dento
📚 No último final de semana tivemos o 2° Congresso dos Departamentos da Sociedade de Cardiologia, e nele foram publicados diversos relevantes consensos:
Posicionamento sobre Emergências Cardiovasculares para Eventos Esportivos;
Posicionamento sobre Diagnóstico e Tratamento da Tempestade Elétrica;
Posicionamento sobre o Uso do Ultrassom “Point of Care” (POCUS) na Medicina Cardiovascular;
Posicionamento sobre o Manejo de Antitrombóticos e Anticoagulantes em Dengue;
🧠 Riscos cardiovasculares na psiquiatria: combinação que merece atenção. Estudo com grandes coortes mostra que associar antipsicóticos a antidepressivos da classe dos inibidores seletivos da recaptação de serotonina aumenta o risco de arritmia ventricular e morte súbita
🧂 Tiazídicos x hiponatremia. Coorte sueca mostra maior risco de hiponatremia, especialmente em idosos e mulheres. Em jovens o risco é baixo, mas nos pacientes certos vale repensar a escolha ou monitorar de perto.
👦🏻 Terror na criançada: choque cardiogênico. A AHA publicou um documento com revisão e orientação no manejo de crianças com choque cardiogênico.
🚴🏼♂️ Mais do atleta master. Revisão state-of-the-art reforça que a interpretação da imagem cardiovascular nesse grupo exige olhar próprio, distinguindo adaptações fisiológicas de sinais de doença.
🎯 O que você faz na FA pós-operatória? O estudo Vision Cardiac Surgery Cohort avaliou e discutiu o que fizeram e qual resultado em diversos centros europeus.
🐞 Chagas na IC FEr: pior prognóstico entre todas as etiologias. Análise combinada dos trials ATMOSPHERE, PARADIGM-HF e GALACTIC-HF mostra que pacientes com IC chagásica têm maior risco de hospitalização, morte cardiovascular e até AVC quando comparados à etiologia isquêmica. Um fenótipo mais agressivo que reforça a necessidade de olhar diferenciado para essa população.





Sobre o terceiro texto, inferir causalidade (ou não causalidade) a partir de estudos de coorte não seria um erro? (Inference beyond design). Me refiro a Antipsicóticos + ISRS e radioterapia em mama esquerda sem diferença cardiovascular.